공공의료의 올바른 정의와 발전방향
Definition of Public Health Care and It's Policy Directions
Article information
Trans Abstract
There are incessant public debates on definition of public health care in Korea. Currently, public health care is defined as services produced by public healthcare facilities in Korea. Currently almost all of private healthcare facilities are excluded in government subsides, because of their services are not recognized as public health care. However, public health care is generally defined as services supplied by public funds, such as social insurance funds or government budgets. Many literature on health policies in the other countries described that public health care is publicly funded health(or medical) care. Definition of public health care in Korea is not consisted with that of in the contemporary foreign literatures. Thus, it is necessary to change definition of public health care in Korea as publicly funded health care. Following this new definition, health services supplied by national health insurance should be public health care. And all of services produced by private healthcare facilities would be included in public health care. Thus, many health policies also should be changed according to new definition of public health care.
1. 서론
우리나라에서 공공의료(또는 공공보건의료)에 관한 정의는 2000년 1월 “공공보건의료에 관한 법률‘의 제정을 통하여 처음으로 하게 되었다. 제정된 법에서는 공공보건의료기관이 생산한 의료를 공공의료로 정의하였다. 그러나 당시만 하여도 건강보험통합이나 의약분업이 큰 사회적인 이슈가 되었기 때문에 공공의료 문제는 큰 관심을 끌지 못하였다. 그러다 노무현 정부가 대선 공약으로 공공보건의료를 보건의료공급의 30%수준으로 확충할 것을 제시하면서 관심을 끌게 되었다. 노무현 대통령은 고령화 및 미래사회위원회를 대통령 직속 위원회로 구성하고 2004년 9월, 이 위원회의 국정보고서에서 공공의료 확충을 통한 보건의료체계의 개편을 의료정책의 큰 틀로 제시하면서 공공의료정책이 구체화되었다[1].
이 보고서는 한국에서는 의사가 기업가를 겸하기 때문에 의학적 판단보다는 경영적 판단으로 진료하는 현상이 나타나며1), 의료기관은 영리추구적 경향을 가지게 된다고 진단하고, 한국 의료기관과 의사의 이러한 사회경제학적 성격이 과잉진료의 근본 원인이 되고 있다고 보았다. 이러한 원인이 의료기관 기능의 중첩, 의료기관 규모의 영세성, 급성병상의 공급과잉이라는 문제를 일으키기 때문에, 이를 시정하기 위하여 보건의료체계의 전반적인 개혁이 필요하다고 하였다. 개혁방안의 하나로 35개 지방공사 의료원에 공공보건의료 전달체계 상의 지역 거점병원으로서의 역할을 부여하여 지역 민간병원을 견제하는 표준 진료의 기능을 수행하도록 계획하였다. 그리고 의료기관의 영리추구적인 의료 활동을 막기 위하여 국가중앙의료원 산하에 ‘교과서적’인 표준진료지침을 개발, 확산, 평가기능을 담당할 ‘표준진료지침센터’를 설립하고, 의료기관 종별 수준에 따른 진료지침을 개발할 것을 계획하였다. 국공립병원이나 보건기관과 같은 공공부문은 이러한 진료지침에 따라 교과서적인 진료를 한다면 민간부분을 향도하여 과잉진료를 적정진료로 유도할 수 있다는 것을 언급하였다.
이 보고서의 발표를 계기로 공공의료에 대한 논란이 사회적인 이슈로 등장하게 되었다. 공공의료를 어떻게 공공의료기관이 생산하는 의료에만 한정할 수 있느냐는 것이 첫 번째 등장하는 이슈였다. 우리나라의 모든 의료기관이 건강보험의 요양기관으로 당연 지정되어 의료수가가 정부에 의하여 통제를 받고, 의료행위가 건강보험심사평가원의 심사를 받게 되어 공공이나 민간의료기관 간의 차이가 없는데, 그리고 건강보험제도는 법에 의한 정부의 의료보장사업으로 민간의료기관도 강제로 참여하도록 되어있는데 어떻게 공공의료기관만 공공의료를 수행한다고 할 수 있느냐 라는 것이다.
두 번째 이슈는 민간의료기관의 영리추구적인 의료공급행태에 대한 논란이다. 우리나라의 의료기관들이 정부의 통제된 의료수가에도 불구하고 영리추구적인 의료행위를 할 수 있게 된 것은 건강보험 급여에서 비급여(선택진료, 상급병실, 비급여행위)를 제공할 수 있도록 혼합진료2)가 허용되었기 때문에 가능한 것이지 우리나라 의사가 경영적 판단에 따라 의료행위를 하고 의료기관이 영리추구적 경향을 띈 민간의료기관이라서 그런 것은 아니라는 점이다. 왜냐하면 영리추구적 의료 활동은 민간의료기관만 하는 것이 아니라 공공의료기관(특히 국립대학병원)들도 하고 있는데3) 공공부문에서 향도 기능을 한다는 것은 전혀 비현실적이라는 비판이 제기되면서 공공의료의 정의에서부터 공공의료사업에 이르기까지 비판이 제기되었다.
이에 본고에서는 공공의료의 정의에서부터 우리나라 의료기관의 영리추구적 행동의 원인, 그리고 공공의료사업 등에 대하여 논의를 하고자 한다. 특히 금년에 문재인 정부가 들어서면서 공공의료의 확충이 논의되고 있는 이 때 공공의료의 정의를 위시하여 공공의료의 근본적인 과제를 토론한다는 것은 매우 의미 있는 일이라 하겠다.
2. 기본권으로서의 의료와 공공재
2.1. 공공재로서 공중보건
공중보건(public health)은 의료에 앞서 이미 1880년대부터 공공재로 간주되었다. 공중보건은 1842년 영국의 채드윅(Chadwick)이 위생개혁보고서를 발간하면서 중요성이 인식되었다. 채드윅은 벤탐(Bentham)의 제자로서 산업혁명이후 열악해진 위생 상태에 기인한 콜레라를 위시한 전염병의 확산과 근로계층의 열악한 생활여건에 주의를 기울였다[2].
채드윅으로서는 건강이 부를 창출하는 것으로 믿고 있었기 때문에 질병은 빈곤의 원인이라 생각하였다. 채드윅은 이러한 위생 상태를 방치하면 노동력 공급에 악영향을 미쳐 국가의 번영을 저해한다고 판단하여 위생개혁보고서4)를 발간하게 되었다[2, 3]. 채드윅에 의한 위생개혁운동의 결과로 영국은 1848년 공중보건법을 제정하여 지방의 보건위원회에 보건업무를 담당하는 전문 의료관리(medical officer)을 배치하여 대중의 건강문제를 담당하도록 하였다. 그러다 영국은 1875년 공중보건법을 개정하여 공중보건행정에 대하여 강력한 힘을 심어주어 중앙집권적인 공중보건행정이 출발할 수 있도록 함에 따라 공중보건사업이 국가적인 사업이 되었다[2].
산업혁명 이후 자본주의 초기의 경제이론가인 스미스(Smith)는 자유방임 경제에도 불구하고 공공서비스(public services)의 제공에 대해서는 정부의 적극적인 역할을 인정하였으며 벤탐과 그의 제자들인 공리주의자들에 의하여 공중보건은 공공서비스로 간주되어 중앙정부의 행정으로 출발함[3]에 따라 공중보건은 이때부터 공공재로 간주되었으며, 후일 경제학자들이 실증적 차원(positive economics)에서 정의하는 공공재의 조건과도 공중보건은 부합하게 되었다.
그러나 이때까지만 하여도 의료서비스의 제공에 대해서는 국가가 개입하지 않았고, 길드나 노동조합의 공제(共濟)활동을 통하여 제공되었다. 물론 구빈법 시대에 국가적 차원에서 빈곤에 대한 관심을 보였으나, 빈곤은 신의 섭리라는 관념이 지배하였다[4]. 구빈법은 영국에서 시작되었으나 제대로 집행이 이루어진 것은 중상주의 시대로 정부의 온정적 차원에서 빈민 구제가 이루어졌을 뿐[3], 제도적인 차원에서 전면적인 국가 개입은 없었다.
2.2. 규범적 공공재로서 의료보장의료
의료가 공공재로서의 의미를 갖게 된 것은 공중보건에 비하여 한참 늦었다. 산업혁명을 거치면서 Bismarck에 의한 질병보험이 고안되었으나, 의료를 개인적인 권리(privilege)로 간주하였을 뿐 사회적인 책임으로 간주하지 못하였다[3]. 의료를 사회적인 책임으로 간주하지 않았다는 근거는 당시 질병보험의 운영을 보면 잘 알 수 있다. 질병보험의 적용은 근로자에 한정하였고, 보험급여도 의료서비스 제공보다는 일을 하지 못하였을 때 급료가 지불되지 않았기 때문에 급료를 지불하기 위한 상병수당 중심으로 운영되었다는 점5)에서 분명해진다[6]. 영국은 독일보다 늦게 1911년 국민보험법을 제정하여 질병금고를 통하여 사회보험을 제공하였으나 역시 근로자를 대상으로 하였다. 1920-30년대 영국에서는 질병보험을 근로자 가족도 적용해야하며 보험급여 범위도 확충하자는 여론과 함께 의료를 모든 사람에게 권리로 주어져야 한다는 이론들이 등장하였다[7]. 이와 같은 주장들이 집합되어 1942년 영국에서는 베버리지(Beveridge) 보고서가 발간되기에 이른다. 베버리지 보고서는 지역사회내의 모든 시민은 지불능력에 관계없이 포괄적인 의료서비스를 받을 권리가 있다고 규정하여 의료를 기본적인 권리의 개념으로 접근하였다[8].
의료가 인간의 기본권으로 인식하게 된 것은 17세기 영국의 철학자 로크(John Locke)로 거슬러 올라가야 한다. 로크는 의료(건강)를 인간의 자위적 본능(self-preservation)을 추구하기 위한 빼앗을 수 없는 권리(inalienable right)로 정의하고, 사람들이 정부를 구성하는 것은 자위적 본능을 보호하기 위한 것이라고 하였다[9].
의료가 인간의 기본권리라는 것이 정책적인 의미를 갖게 된 것은 1930년대부터 사회정책에서 등장한 사회보장(social security)의 개념에서 찾을 수 있다. 사회보장은 결핍으로부터의 자유(freedom from want)라는 사회적인 목표를 제시하면서 의료를 기본적인 인권으로 선언하였다[10]. 이것이 의미하는 바는 사회는 구성원들에게 공적인 조치를 통하여 경제적이며 사회적인 불안으로부터 보호막을 제공하여야 한다는 것이다. 경제적이거나 사회적인 불안의 원인은 질병, 출산, 산업 재해, 실업, 장애, 노령과 사망 등에 기인하는 소득의 감소나 중단이다.
그런데 미국은 1935년 사회보장법을 제정하면서 의료보장을 제외시켜 의료가 기본권에서 배제되었다. 의료보장이 인간의 기본권으로 구체화되는 계기는 1942년 발간된 베버리지 보고서와 1948년 세계인권선언이다. 베버리지 보고서가 이론적인 토대가 되어 영국은 종래의 근로자 중심의 질병보험제도를 1948년 국영의료제도(NHS)로 바꾸어 전국민을 적용하였으며, 의료를 개인적 권리가 아니라 공공재로 간주하고 의료서비스의 제공에 집단주의 접근법을 강조하게 되었다[11]. 세계인권선언은 의료가 인간의 기본 권리의 하나6)라는 사실을 국제적으로 인정하는 계기가 되어, 이후부터 의료는 국제사회에서 사회적 재화로 공식화된다[13, 14]. 의료를 기본권으로 간주한 세계인권선언을 서유럽의 산업화 국가들이 받아들임으로써 정부가 전국민들의 의료를 보장하는 방법으로 발전되어 갔다. 영국은 중앙정부 재정으로 국민의 의료를 보장하는 공영의료제도를 실시하였으며, 스웨덴과 같은 북유럽 국가들은 지방정부의 일반재정으로 국민의 의료를 보장하는 지방공영의료제도(Regional Health Services: RHS)7)를 택하고 있다.
그리고 제2차 세계대전 이후 독일이나 다른 유럽 국가들은 건강보험(SHI)의 개혁을 통하여 전국민의료보장을 하게 된다8). 일본도 제2차 세계대전 이후 기본권 보장의 이념을 도입하여 건강보험제도를 재건하였다[16]. 이러한 과정을 거치면서 미국과 남아프리카공화국을 제외한 대부분의 산업화 국가들은 의료서비스를 인간의 기본적인 권리(fundamental right)로 인정하였다[9]. Barr(2007)는 UN 창설을 주도한 미국이 의료를 사회적 재화(social good)가 아닌 시장재화로 간주하는 선진국(developed countries) 가운데 유일한 국가(unique)라고 지적하고 있다[14].
의료가 인간의 기본권으로 간주됨에 따라 의료는 규범적 공공재가 된다. 의료가 실증적 차원에서 공공재의 원칙에 부합하지 못한다는 것은 모든 경제학 교과서에서 언급하는 내용이다. 즉 공공재가 되는 조건은 소비가 비경합적(nonrival in consumption)이어야 하고, 비용부담을 못하는 사람을 배제할 수 없어야(nonexcludability)한다는 원칙이다. 그런데 의료를 기본권 개념으로 접근하게 되면 비용부담에 관계없이 모든 사람에게 의료가 보장되어야 하며[17, 18], 의료를 시장의 수요를 토대로 서비스가 제공되는 것이 아니라 필요도(needs)를 토대로 권리로써 제공되어야 하기 때문에 소비의 경합성을 따질 수 없다는 것이다. 따라서 의료를 기본권으로 접근하는 규범적 세계에서는 의료는 공공재 내지는 준 공공재(quasi public good)로 정의할 수 있다[17].
3. 공공의료는 어떻게 정의되는가?
3.1. 공공재와 공공의료
1) 공공의료라는 용어의 등장
공공의료의 본질을 알기 위해서는 공공의료라는 용어가 언제부터 어떻게 등장하였는지를 살펴 볼 필요가 있다. 공공의료의 용어를 살펴보면 의료가 공공재로 간주되면서 공공의료라는 용어가 사용되었음을 알 수 있다.
필자의 짧은 지식으로 과거의 문헌을 찾는데 한계가 있으나, 과거 문헌에서 ‘공공의료’를 의미하는 용어는 1942년 영국의사회가 발간한 보고서에서 발견할 수 있다. 앞서 언급한 바와 같이 영국은 1911년 국민보험법을 제정하여 질병금고를 통하여 근로자에게 질병보험을 적용하였다. 영국은 독일과 달리 질병보험을 기존의 동종조합이나 우애조합이 운영하던 질병금고를 인가하는 형식으로 금고(approved society)를 운영하여 독일에 비하여 자치성이 강하였다. 자치적인 운영은 위험도가 유사한 사람들끼리 질병금고를 구성하는 바람에 금고간의 재정력 격차가 심하였다. 의사들은 재정 사정이 나쁜 금고로부터 제때 진료비 지불을 받기 어려운 문제가 있었다9). 그리하여 영국 의사들은 재정 지불 파이프라인을 공적자금에 의하여 하나로 하는 것을 희망하여, 1942년 영국 의사회는 정부 기획으로 조성되는 공적 의료서비스 (centrally planned public medical services)를 요구하는 중간보고서를 발간하게 된다[6, 7]. 이 때 사용된 용어인 Public Medical Services는 ‘공공의료’로 간주할 수 있으며, 이것은 공적재정에 의한 서비스를 의미하고 있다.
2) 현재 사용되고 있는 공공의료라는 용어
근래 WHO가 발간한 문헌에서 공공의료를 의미하는 용어로는 Publicly Funded Health Care를 찾을 수 있다[19]. 그리고 영국은 NHS 홈페이지를 통하여 자국의 제도를 소개하면서 세계에서 규모가 가장 큰 Publicly Funded Medical Care라고 부르고 있다. 영어권에서는 공공의료를 Publicly Funded Health(or Medical) Care로 표현하여 공적재정으로 공급되는 의료를 공공의료로 정의하고 있다.
Le Grand(2003)는 World Bank가 발간한 ‘Private Participation in Health Services'라는 책의 서문에서 공공의료를 Public Funded Services such as Health Care(줄인다면 Public Funded Health Care)라고 부르면서 Public Money로 공급되는 서비스로 정의하고 있다[20]. 한편 공공의료라는 용어를 간략하게 줄여 Funded라는 단어를 생략한 채 Public Health Care라고 사용하는 문헌들도 다수 등장하고 있다. 1980년 미국의 Institute for Contemporary Studies가 발간한 ‘New Directions in Public Health Care'라는 책은 제목에 Public Health Care 라는 용어를 공공의료로 사용하고, 공공의료의 정의를 Medicare나 Medicaid와 같은 의료보장제도에서 제공하는 의료로 규정하고 있다. 같은 책에서 Phelps (1980)는 공공의료를 Public Sector Medicine이라는 용어를 사용하고 있다[21]. 그리고 Schenone(2012)은 의료를 공공재(Public Goods)로 정의하는 가운데 공공의료를 Public Health Care라는 용어를 사용하고 있다[18]. 용어를 Public Health Care로 사용하던 Public Sector Medicine으로 사용하던 공공의료의 속성은 WHO나 영국 NHS에서 이야기하는 Publicly Funded Health(or Medical) Care로써 공공재정으로 생산되는 의료를 의미하는데 유의하여야 한다.
3) 공공의료의 올바른 정의
유럽의 의료보장 국가에서 그리고 의료보장이 일부 국민에게 적용되는 미국에서 공공의료는 공적재정으로 공급되는 의료로 정의하고 있다. 그렇게 정의하게 될 수밖에 없는 이유는 건강보장제도로 제공되는 의료는 규범적 차원에서 공공재가 되기 때문이다10). 건강보장제도로 제공되는 의료는 규범적 차원에서 공공재가 되기 때문이다 규범적 차원이란 의료를 인간의 기본권이란 이념에서 의료보장에 이루어졌기 때문에 실증적 차원에서 정의하는 공공재의 두 가지 조건을 고려할 필요가 없다. 따라서 의료가 실증적 차원에서는 공공재가 될 수 없으나 규범적 차원에서는 공공재로 간주된다는 의미이다.
공공재로 인식된 건강보험 의료나 NHS나 RHS 라는 정부 공영제를 통하여 제공되는 의료는 당연히 공공의료가 되고, 생산자가 민간이냐 공공이냐를 따지지 않는 것이 원칙이다. 건강보험 의료가 공공의료가 된 이상 문제는 공공의료의 생산에서의 효율성이다. 따라서 공공의료를 공공의료기관이 보다 효율적으로 생산하느냐 민간의료기관이 더 효율성을 발휘하느냐가 중요한 과제가 된다. 이 문제는 국가마다 처한 상황에 따라 달라진다.
NHS나 RHS제도와 같은 공영제를 택한 국가들은 병원을 거의 공공의료기관으로 하고 있으나, 사회보험 국가들은 민간의료기관도 공공의료를 공급하고 보험자는 민간의료기관과 공공의료기관을 차별하지 않고 있다. 네덜란드는 1998년을 마지막으로 공공의료기관을 모두 민영화하기도 하였다[22]. 따라서 우리나라와 같이 공공의료기관이 생산하는 의료만 공공의료로 간주하는 국가는 없다고 하여도 과언이 아니다.
공공의료에 반대되는 용어가 민영의료이며 영문으로 Private Practice로 불리고 있다. 건강보험의 제공하는 의료나 NHS에서 제공하는 의료는 공공의료(Publicly Funded Health Care)이기 때문에 이용자가 전액을 지불하고 이용하는 의료는 민영의료가 된다. 민간병원이라도 건강보험권에 들어오거나, NHS 환자를 진료하게 되면 공적재정으로 의료를 공급하는 것이 되고 이 때 의료는 공공의료가 된다. 그러나 의료보장권 밖에서 통제받지 않는 의료행위(주로 영리적 의료)는 사적재화로 민영의료(private practice)로 간주된다.
3.2. 한국형 공공의료라는 용어의 정합성
1) 한국형 공공의료의 의미
우리나라에서는 2000년 “공공보건의료에 관한 법률”을 제정하고, ‘공공보건의료’를 ‘공공의료기관이 생산하는 의료’로 정의하여 국제적으로 통용되는 ‘공공재정으로 생산하는 의료’와는 다르게 정의한 문제가 있다. 이에 우리나라도 2012년에 “공공보건의료에 관한 법률”을 개정하여 제2조 1호에서 ‘공공보건의료란 국가, 지방자치단체 및 보건의료기관이 지역ㆍ계층ㆍ분야에 관계없이 국민의 보편적인 의료 이용을 보장하고 건강을 보호ㆍ증진하는 모든 활동’으로 정의하였다. 개정된 법에서 정의하는 국민의 보편적인 의료이용을 보장하는 의료란 공공의료기관에서 생산하는 의료가 아니라 건강보험의료가 된다. 따라서 2012년 개정된 법에 의하여 공공의료를 정의하면 WHO나 영국 NHS에서 정의하는 공적재정으로 생산되는 의료인 건강보험의료가 공공의료가 되어 국제적으로 정의하는 ’공공의료‘와 전혀 모순이 없어진다.
그러나 불행하게도 개정된 법 제2조 제3호에서 공공보건의료사업을 제4호에서는 공공보건의료수행기관을 별도로 규정하여 제1호의 정의를 무력화시키는 모순을 저질렀다. 그 결과 2012년의 법 개정에도 불구하고 여전히 공공의료를 공공의료기관이 생산하는 의료로 인식하도록 하는 우를 범하였다. 2012년에 개정한 법 정신에 따라 국민들의 보편적인 의료이용을 보장하는 제도인 건강보험의료를 공공의료로 간주한다면 제3호나 제4호가 불필요하였을 것이다. 왜냐하면 건강보험의료가 공공의료가 되었기 때문에 공공의료사업을 규정할 필요가 없으며, 모든 의료기관이 건강보험 요양기관으로 당연 지정되어 있어 공공보건의료수행기관을 별도로 정의할 필요가 없기 때문이다.
의료제도나 정책면에서 여러 가지 유사성을 갖고 거의 비슷한 한자를 사용하는 일본의 문헌을 보면 公共醫療(공공의료)라는 용어를 별도로 사용하지 않고 있다. 왜냐하면 일본은 건강보험의료를 이미 공공의료로 간주하기 때문에 공공의료를 정의할 필요가 없었다. 일본은 1947년 5월에 발효된 헌법 제25조에 ‘모든 국민은 일정한 기준의 건강하고 문화적인 삶을 유지할 권리가 있음을 밝히고 이와 같은 목적을 달성하기 위하여 국가는 국민들의 사회복지, 사회보장, 공중보건을 증진하고 유지하여야 함’을 명기하였다. 제2차 세계대전 이후의 일본의 의료와 공중보건정책은 이와 같은 헌법에 기초하였으며[23], 후생백서에서도 제2차 세계대전 이후 일본은 건강보험을 기본권 보장 차원에서 재건하였음을 밝히고 있다[16]. 다만 국립병원이 과다하여 1985년 국립병원의 구조조정을 하는 과정에서 국립병원의 역할을 정립하기 위하여 국립병원이 제공하는 의료를 정책의료라는 용어11)로 표현하였다[24, 25].
따라서 외국에서 사용하는 용어를 보면 과거에 사용한 용어거나 현재 사용하는 용어거나 의미는 동일하게 공적재정으로 제공되는 의료서비스를 공공의료로 간주하고 있다. 이러한 시각에서 볼 때 우리나라에서 공공기관이 생산하는 의료만 공공의료로 정의하고 있는 것은 재고되어야 할 것이다. 공공의료에 대한 정의를 잘못함에 따라 후술하는 바와 같이 의료정책 상에서 많은 문제가 생기고 있다.
2) 한국형 공공의료의 등장 배경
왜 우리나라에서 공공의료기관이 제공하는 의료만 공공의료로 간주하는 “공공보건의료에 관한 법률”이 2000년에 제정되었고, 이 법이 거의 무비판적으로 수용되었으며, 그리고 2012년에 법이 개정되었음에도 불구하고 공공의료에 대한 정의가 거의 바뀌지 않고 사용되는지 그 배경을 필자는 두 가지로 해석하고자 한다.
(1) 낮은 보장성과 의료의 영리적 공급행태[26]
2000년에 “공공보건의료에 관한 법률”을 제정하여 공공의료라는 용어를 등장시킨 배경은 건강보험의료가 보장성이 낮았고, 많은 민간의료기관이 영리적으로 운영하는 것처럼 비추어졌기 때문에 공공병원은 민간병원과 다르다는 것을 강조하고 공공병원을 늘리기 위한 목적이 아니었는가 여겨진다.
즉, 건강보험의료의 보장률을 보면 1995년 37.6%, 2000년 47.7%로 50%에도 미달[27]하는 실정이었기 때문에 유럽의 건강보험 국가와 견줄 때, 우리나라 건강보험 의료는 공공의료로서의 기능을 제대로 할 수 없는 측면이 있었다. 이러한 연유로 유럽 국가들처럼 공적재정으로 공급되는 건강보험의료를 공공의료로 간주하기 어렵다는 인식을 가졌지 않았나 하고 유추할 수 있다.
다음으로는 건강보험의 낮은 보장성에 기인한 의료의 영리성 문제를 생각할 수 있다. 우리나라는 1977년 사회의료보험을 도입하면서, 국가경쟁력을 손상시키지 않기 위하여 근로자 임금의 3% 수준에 불과한 저 보험료 정책을 채택하였고, 저 보험료는 저 급여와 저수가로 연결되었다. 우리나라의 보험수가는 의료기관의 경상운영비와 자본비용을 합쳐 보상하도록 설계12)되었는데 1977년 사회의료보험 도입과 함께 책정된 수가는 당시 관행 수가의 55% 수준이었다[28]. 이렇게 낮은 수가로서는 자본비용은 고사하고 경상운영비 보상도 어려웠다.
그런데 사회의료보험이 도입되기 이전에 이미 선택진료(당시는 특진제도로 불렀음)제도와 상급병실제도가 있었는데, 이 제도는 사회보험제도와 맞지 않아 폐지해야 마땅했는데 저 수가에 대한 보완책으로 이 제도를 약간의 보완만하고 비급여 항목으로 존속시켰다. 그리고 의료보험법에는 비급여를 성형이나 미용과 같이 엄격하게 제한하였으나 당시의 행정력(보사부, 의료보험연합회 심사부)으로 의료기관이 제공하는 임의적인 비급여를 감시하기 어려웠다. 따라서 의료기관은 선택진료, 상급병실, 임의적인 비급여를 활용하여 급여수입 외 별도의 수입 창구를 마련할 수 있었다. 또한 당시에는 보험의약품에 대한 가격이 고시가제도로 되어 의료기관이 고시가보다 의약품을 낮게 구매할 경우 고시가와 구매가의 차액을 취할 수 있었다. 초기에는 이와 같은 제도가 낮은 보험수가를 극복할 수 있는 수단으로 작용하였으나, 점차 이러한 제도상의 허점은 의료기관들이 저 수가를 극복하고 확대재생산을 가능케 하는 장치로 활용되었고, 보험에서 제외된 이와 같은 보상구조는 의료기관의 영리화를 부채질하게 되었다.
이와 같은 영리적 활동은 민간병원 뿐만 아니라 정도의 차이는 있으나 공공병원도 별도의 수익 창구로 활용하게 되었다. 그런데 공공병원의 수가 적었기 때문에 영리 추구 행위가 눈에 뛰지 않아 공공병원은 착한 병원으로 간주되어 공공병원 의료만을 공공의료로 간주하게 되었다. 또한, 의료에 대한 정보의 비대칭성으로 인하여 소비자는 의료기관을 제대로 평가하기 어려워 민간병원보다 공공병원이 뭔가 착하다고 믿게 되었다.
건강보험의료가 공공의료로서의 역할을 제대로 수행할 수 없음에 따라 제대로 된 공공의료를 찾자는 의도에서 2000년 “공공보건의료에 관한 법률”이 제정되었고, 이를 토대로 공공의료 확충이라는 정책목표가 제시되었다고 볼 수 있다.
(2) 건강보험 의료에 대한 이념 정립의 부재[29]
앞 절에서 본바와 같이 의료현장의 표면적인 현상만 보고 공공의료를 공공의료기관이 생산한 의료로 한정한 것은 사회보험 방식의 건강보험제도를 실시하면서도 건강보험 의료의 기본적인 성격을 제대로 이해하지 못하고 건강보험제도를 도입하였기 때문이라 볼 수 있다. 1880년대 비스마르크가 시작한 건강보험은제2차 세계대전 종전이후 새로운 전환을 맞이하게 된다. 1880년대 비스마르크는 산업혁명이후 근로자들의 생활이 불안정해지자 이들이 혁명을 통하여 독일 제국을 붕괴시키는 것을 방지하기 위하여 근로자들의 생활안정을 목적으로 상병수당 위주의 질병보험을 도입하였다. 이때는 앞에서 설명한 바와 같이 의료는 어디까지나 사적인 재화였던 것이다.
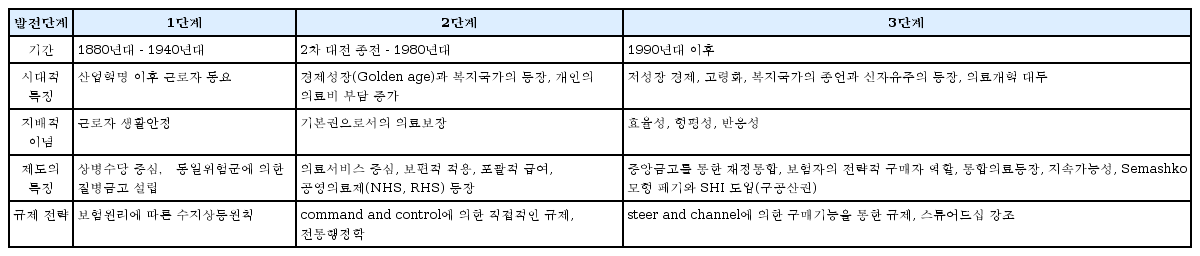
그러한 가운데 1900년대 이후 의료기술이 발전함에 따라 이제는 치료비가 모든 사람들의 생활을 위협하는 요인의 하나로 등장함에 따라 영국에서부터 건강보험의 개혁이 시도되어 베버리지 보고서가 발간되고 모든 사람은 지불능력에 관계없이 포괄적 서비스(comprehensive services)를 받을 권리가 있음을 천명하였다. 베버리지 보고서에 뒤이어 1948년 세계인권선언에서 역시 기본권으로 인정하게 되었다. 기본권 보장은 정부의 책임이 됨에 따라 모든 산업화 국가들은 종래의 근로자 중심의 건강보험을 전국민 중심으로 전환하는 개혁을 단행하게 되었다<표 1>. 의료가 인간의 기본 권리로 자리 매김함에 따라 이미 앞에서 설명한 바와 같이 건강보험 의료는 공공재가 되면서 자연스럽게 공적재정으로 공급되는 의료는 공공의료가 된 것인데, 우리나라는 1977년 사회의료보험을 도입하면서 기본권 개념이 아니라 시혜적 차원에서 도입하게 되었다.
1977년 당시의 우리나라 경제 상황이 겨우 1인당 1,000달러 수준의 개발도상국으로 의료를 기본권으로 간주하기는 어려웠다. 그러나 1989년 전국민의료보험을 달성할 때는 의료의 이념을 기본권으로 정립했어야 하는데 이 때도 시혜적 차원에서 벗어나지 못하였으며13) 1인당 소득이 10,000달러가 넘었던 2000년 건강보험 통합을 할 당시에도 역시 기본권 개념을 정립하지 못하였다.
의료를 기본권이라는 규범적 개념으로 접근하였다면 의료는 공공재로 간주되었을 텐데 건강보험을 시혜적 관점에서 도입함에 따라 정부나 학계에서는 의료의 성격을 건강보험제도 도입이전과 같이 실증적인 접근만 하였다. 그 결과 아직까지도 건강보험의료를 ‘공공적 성격이 강한 서비스’로 규정하여 사적재화로만 간주하게 되었다. 그렇다보니 관행적인 이해는 ‘의료는 공익적이다 또는 공공적 성격을 지닌다.’ 라는 애매한 성격으로 규정하게 됨에 따라 공공의료기관이 공공적 성격을 지니고 있기 때문에 공공의료기관이 생산하는 의료만 ‘공공의료’로 착각하게 된 것이라 하겠다. 건강보험의료를 공공재(규범적 차원)로 간주하지 않고 ‘공공성이 강한 사적재화’로 간주함에 따라 오늘날 의료정책의 실행에 많은 어려움을 주고 있다.
3.3. 공공의료의 올바른 정의
이상의 논의를 놓고 볼 때 우리나라에서 사용되고 있는 공공의료라는 용어는 ‘한국형 용어’에 불과함을 알 수 있다. 공공의료의 정의를 외국에서 사용하는 보편적인 정의를 외면하고 한국형 정의를 사용함에 따라 한국형 공공의료를 영문으로 번역하는데 문제가 발생하고 있다. 예를 들어 우리나라 공공의료학회지의 영문명인 Public Health Affairs를 토대로 외국 문헌을 검색하면 전부 공중보건에 관한 문헌이 등장할 뿐 우리나라에서 사용하는 ‘공공의료’라는 의미의 문헌은 찾아볼 수 없는 실정이다.
우리도 이제는 건강보험의료를 공공재로 인정하여야 한다. 의료를 사적재화로 인식하려면 건강보험을 통하여 모든 국민을 강제 가입시키고, 모든 의료기관을 건강보험 요양기관으로 당연 지정할 논리적 근거가 없어진다. 우리나라 헌법은 이미 의료(건강)를 기본권으로 인식하고, 이러한 헌법적인 권리 보장을 위하여 국가가 의료를 건강보험제도를 통하여 제공한다. 따라서 공공의료란 외국의 사례와 같이 공적재정으로 제공되는 의료로 정의를 내려야 마땅하다. 이미 2012년 개정된 법률은 건강보험의료가 공공의료임을 밝힌 것이나 다름없다.
4. 한국형 공공의료 정의에 따른 문제점
4.1. 의료체계 전반의 문제점
공공의료에 대한 잘못된 정의는 의료체계 전반에 걸쳐 여러 가지 문제를 초래하고 있다. 건강보험의료를 공공의료로 간주하지 않는다는 것은 앞서도 언급하였지만 건강보험의료를 사적재화로 간주한다는 의미가 된다. 건강보험의료가 사적재화로 간주됨에 따라 우리나라 의료체계가 갈피를 잡지 못하고 문제만 쌓이게 되었다. 수많은 문제 가운데 중요한 문제만 몇 가지 제시하기로 한다.
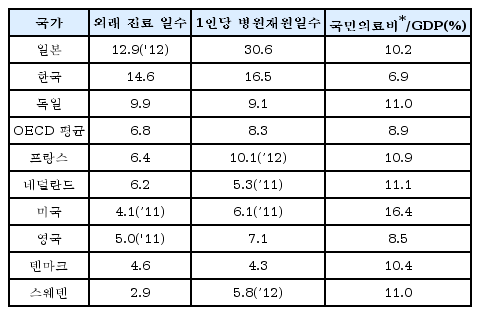
첫째, 기본권 이념으로 접근하게 되면 의료 이용은 수요(demand) 접근법이 아니라 필요도(need) 접근법으로 해야 한다. 수요량은 의료이용자의 선호도를 토대로 하여 가격이나 소득에 의하여 결정된다. 그런데 의료보장제도 하에서는 가격 설정이 시장에서 이루어지는 것이 아니라 정부나 보험자가 결정하며, 의료이용자는 소액의 본인부담만 하고 의료를 이용하게 된다. 따라서 의료보장제도에서 이용자에게는 가격이 의미가 없다. 그래서 의료이용은 수요 접근에 맡기는 것이 아니라 전문가가 판단한 필요도를 기준으로 보험자가 다양한 방법의 규제로 이용을 통제하여야 한다. 그런데 우리는 건강보험의료도 사적재화로 간주하여 본인 부담만으로 이용을 규제하려고 하니 이용이 규제되기 어렵다. 그러한 결과 우리는<표 2>에서 볼 수 있는 바와 같이 외래 의료이용에서 세계에서 가장 많이 하는 국가가 되었고, 입원은 일본 다음으로 많이 하는 문제를 낳고 있다.
둘째, 의료 이용을 수요접근이라는 시장 기능에 맡김에 따라 환자의료체계(referral pathway)와 같은 규제는 할 수 없게 되었다. 1989년 전국민의료보장과 함께 환자의뢰체계를 도입하였지만, 통합을 앞두고 국민들이 불편하다는 민원이 일어나자 이를 무력화시킨 것은 건강보험의료를 사적재화로 간주함에 기인하는 것이라 하겠다. 우리는 의료분야에 문제가 생기면 환자의뢰체계(소위 전달체계)가 있으면 좋겠다고 하지만 건강보험의료를 사적재화로 간주하는 현실에서 환자의뢰체계는 하나의 이상으로서만 끝날 뿐 실행은 불가능한 문제가 있다.
셋째, 건강보험의료를 공공의료로 간주하지 않음에 따라 의료계획을 수립하지 못하는 문제가 있다. 의료보장제도를 유지하는 모든 나라가 의료를 필요도 접근에 따라 관리하게 때문에 의료계획을 수립하여 인력이나 시설계획, 서비스 제공계획 등을 하고 있다. 우리는 고령화 속도가 세계에서 가장 빨라 수요 접근에 맡길 경우, 병원 중심의 의료체계에서 벗어날 수 없는 문제가 있다. 고령화와 만성질병, 그리고 경제의 저성장이라는 3각 파도에서 우리나라 의료체계나 의료보장제도가 지속 가능하기 위해서는 서비스 제공체계를 병원 중심에서 지역사회 중심으로 전환시켜야 한다14). 그렇게 하기 위해서는 1차 의사의 교육 훈련, 방문 간호활동의 전개, 1차 의료 제공의 팀 접근, 의료(cure)와 요양서비스(care)의 통합 제공, 1차 의사와 환자간의 원격의료의 도입을 위한 모형의 개발 등 등 수 많은 과제가 준비되어야 한다. 이러한 준비는 의료계획을 통하여 이루어져야 하는데 의료가 사적재화로 간주됨에 따라 의료계의 협력을 얻을 수 가 없어 의료체계 개편은 엄두도 내지 못하는 문제가 있다. 단기적으로는 의사 양성은 통제되는데 반하여 병상 공급은 통제가 거의 되지 못하여 의사 수요를 충족시키지 못하는 모순도 의료계획이 없으니 해결하지 못하고 있다.
4.2. 공공의료사업의 부적절성[33]
공공의료에 대한 잘못된 정의는 공공의료사업의 정체성을 알 수 없도록 만들었고, 공공병원이 수행하는 사업의 정체성도 없도록 하는 문제가 있다. 복지부는 공공의료라는 오도된 개념을 집행하려니 민간병원들도 마땅히 수행해야 할 과제를 공공의료사업으로 하고 이를 평가하는 우를 범하고 있다. 복지부나 지자체가 공공병원에 대한 재정지원을 할 때 다음 4가지 항목에 대한 평가 결과를 활용하고 있다.
(1) 공공성 강화
(2) 적정진료 및 양질의 의료서비스 제공
(3) 건강안전망 기능 수행
(4) 미충족 보건의료서비스 제공
먼저 (1)항의 공공성 강화에서 공공성이라는 용어는 극히 추상적이지 실체적 의미를 가지기 어렵다. 건강보험의료를 공공재로 간주한다면 모든 의료기관이 제공하는 건강보험의료 자체가 공공성을 갖는다. 건강보험의료를 공공성이 강한 사적인 재화로 인식하는 통에 공공성과 같은 추상적인 용어를 사용하여 공공의료기관을 평가하여 공공의료기관들을 오히려 혼란케 하는 문제가 있다. 정부는 공공보건의료에 관한 법 제7조의 공공보건의료기관의 임무로 아래에 서술한 의무사항을 공공성의 기준으로 삼는 것 같은데, 법7조에 나오는 임무를 공공성으로 간주한다는 것 자체가 문제가 있다.
① 의료급여환자 등 취약계층에 대한 보건의료
② 아동과 모성, 장애인, 정신질환, 감염병, 응급진료 등 수익성이 낮아 공급이 부족한 보건의료
③ 질병 예방과 건강 증진에 관련된 보건의료
④ 교육·훈련 및 인력 지원을 통한 지역적 균형을 확보하기 위한 보건의료
위에 열거된 내용 가운데 ④항을 제외한 사업은 공공병원이 아니라도 건강보험요양기관으로 지정된 모든 의료기관은 수행할 책무가 있지만, 민간의료기관은 재정상의 문제로 위에서 열거된 서비스를 제공하기 어려운 측면이 있다15). 재정문제로 민간이 제공하지 못하는 서비스가 있다면 이 서비스를 공공병원의 고유 업무인양 규정하는 하는 것은 올바른 정책이 아니다. 공공병원 역시 재정문제로 이러한 서비스 제공을 기피할 수 있다. 이 문제는 공공병원에 대한 별도의 재정지원을 통하여 해결할 문제이지 공공성 평가를 통하여 제공토록 하는 것은 정도가 아니다. 그리고 ④항의 교육, 훈련 및인력 지원은 공공병원이라도 대학병원과 같은 대형병원이나 할 수 있는 사업이지 지방의료원과 같은 영세한 공공병원은 자체 인력 확보도 어려운데 교육이나 인력지원은 할 수 있는 사업이 못된다. 민간병원이라 하더라도 대학병원의 경우는 중소도시의 병원들과 협력을 맺어 제공할 수 있는 사업이다. 이와 같은 지표를 공공성으로 내세우는 것이타당한지 검토해 볼 일이다.
(2)항의 적정 진료 및 양질의 의료서비스 제공은 공공병원만이 해당 되는 것이 아니라 우리나라의 모든 건강보험요양기관이 지켜야 할 사항이다. 이것을 공공병원이 수행해야 하는 공공의료의 의무조항으로 하는 것은 건강보험의 민간요양기관은 지키지 않아도 될 것처럼 면죄부를 주는 꼴이 될 수 있다. 이 조항은 양질의 의료를 위하여 진료지침서의 개발과 사용을 유도하기 위한 노력으로 간주할 수 있는데, 진료지침서가 제대로 개발된다면 민간병원도 서비스 제공의 질과 효율성 제고를 위하여 사용할 것이다. 그리고 의료 질의 핵심인 환자 안전에 대한 문제도 공공보건의료지원센터가 평가하기 어려운 전문적 업무이다. 정부는 환자 안전을 위하여 의료기관인증제도를 도입하였다. 공공병원의 환자 안전과 관련하여 의료기관인증을 받도록 유도하면 될 것인데 이를 공공병원 평가 항목에 넣어 평가하는 것은 전문성이 없는 행위가 된다. 그리고 환자 안전문제 역시 민간병원도 중요한 과제이다. 따라서 공공성을 평가한다는 것은 공공의료를 별도로 정의하다 보니 어쩔 수 없이 평가항목을 만든 것 같다. 공공의료를 건강보험의료로 정의하면 이런 업무는 건강보험심사평가원에서 평가 항목에 넣어서 하는 방식으로 해결해야 할 과제이지 공공병원에만 적용한다는 것은 이해가 되지 않는다.
4.3. 특별 목적의 공공병원과 공공성 평가의 정합성[33]
앞에서 열거된 평가 사업을 특별 목적을 갖는 공공병원(산재병원, 원호병원, 경찰병원, 암병원, 건보공단병원 등)에도 적용하여 특별 목적으로 설립된 공공병원의 정체성과 부합하지 않는 문제가 있다. 예컨대 건강보험공단병원이라면 보험자 병원으로서 보험진료비 절감을 위한 방안은 무엇인지 등을 찾는 활동에 전념해야 하는데 일반 진료를 중심으로 하는 공공병원과 같은 잣대로 평가하는 것은 문제가 있다. 국립암센터 역시, 암 환자 치료를 통하여 암의 완치율을 높이고, 암 발생을 줄이는 방안 연구에 초점을 두어야지 공공병원이라고 획일적인 공공의료사업을 강요하는 것은 국가 전체적으로 비효율을 초래시킨다.
특별 목적을 갖고 출발한 공공병원들이 공공성 평가로 인하여 이에 대처하기 위하여 공공의료를 담당하는 전담부서를 설치하는 등으로 비효율을 자초하고 있다. 고유 목적을 갖고 출발한 공공병원에 대한 공공성 평가는 병원으로서는 불필요한 규제로 작용하여 낭비적 요인이 되고 있다. 이와 같은 결과를 빚게 된 원인은 공공의료를 공공병원의 의료로 규정함에 따라 나타난 비효율 문제에 속한다.
4.4. 국립대병원과 공공성 평가의 정합성 문제[33]
공공의료를 공공병원이 제공하는 서비스로 규정하고 이를 정부가 관리하려다 보니 국립대병원도 예외 없이 적용하는 문제가 있다. 국립대병원을 설립하여 운영하는 목적은 첫째, 우수 의사 양성을 위한 교육 실습지로 역할, 둘째, 임상 연구를 통한 의과학의 발전과 난치병 치료술의 개발, 셋째, 의학교육을 통하여 연구결과를 확산시켜 국가 전체 의료수준 향상에 기여하는 것이다.
이와 같은 국립대병원에 대해서도 공공의료사업을 적용시키려다보니 국립대병원의 설립 목적에 벗어나는 사업들이 등장한다. 국립대병원도 공공성 평가에 대비하여 공공보건의료 사업부서를 설치하고 사업계획을 수립하고 실행하느라 병원의 고유 목적과 무관한 사업을 하느라 병원운영의 비효율을 초래하고 있다. 예컨대 취약계층 무료진료사업이나 농어촌 순회 무료진료 사업은 보건소 및 보건지소의 기능인데, 이를 대학병원이 수행하는 것이 과연 효율적인지? 금연지도, 당뇨교실, 영양교실 등과 같은 사업도 보건소가 담당하거나 건강보험공단이 담당해야할 과제인데 대학병원들이 공공보건의료 사업부서를 설치하였으니 어쩔 수 없이 사업을 추진하는 것이 과연 타당한 일인지 검토되어야 할 것이다.
국립대병원의 지역 의료기관에 대한 지원사업도 적절한 사업이라 볼 수 없다. 국립대병원이 지역에 소재하는 의료기관 인력에 대한 의료수준 향상을 위한 교육 사업은 어느 정도 타당성이 있다고 볼 수 있으나, 지역의료기관에 대한 지원사업까지 국립대병원과 같이 전문화된 인력이 동원되어 수행해야 하는지 의문시 된다. 환자의뢰체계가 잘 작동이 되면 지역의료기관에서 진료하기 어려운 환자를 국립대병원에서 진료하면 되는 것이지 어떻게 지역의료기관을 지원하겠다는 것인지 이해하기 어렵다.
국립대병원의 정체성과 부합하지 않는 사업을 공공의료사업이라 하여 대학병원이 수행하는 것은 값 비싼 자원의 낭비를 초래하여 국가 전체의 효율을 떨어뜨린다. 대학병원은 앞에서 언급한 바와 같이 연구와 교육을 통하여 우리나라 의료 수준을 끌어 올려 한국을 의료 강국으로 만드는데 기여할 수 있게 하여야지 본업과 무관한 업무에 끌어드리는 것은 매우 비효율적이다.
실정이 이러함에도 불구하고 국립대병원에 대한 관리 감독을 교육부에서 복지부로 이관시켜야 한다는 주장이 일각에서 등장하는데 이것 역시 국립대병원의 고유한 기능을 인지하지 못한데서 연유되는 탁상공론식 발상이다. 공공의료를 공적재정에 의하여 제공되는 의료로 정의를 내리면 굳이 공공병원의 역할이나평가와 같은 일들은 없어질 것이다. 국립대병원은 고유의 목적 사업에 전념하는 것이 공공의료를 발전시키는 길이며, 특수 목적으로 설립된 병원은 설립 목적에 부합하게 운영하는 것이 타당할 것이다.
5. 공공의료정책의 방향[33]
5.1. 건강보험의료에 대한 이념적 성격의 명확화
전국민의료보장 하에서 의료의 이념적 성격을 명확히 한다면 건강보험의료가 공공의료의 개념에 부합하게 된다. 의료보장제도는 의료가 국민의 기본권이라는 이념을 바탕으로 성립이 된다. 기본권 이념을 바탕으로 하기 때문에 모든 국민을 강제로 적용하고, 의료가격이 의료이용에 장애가 되지 않도록 소액의 본인부담만으로 이용을 보장한다. 즉 건강보험의료는 공공재의 조건이 되는 비배제성을 극복하고, 의료를 필요도 기준으로 제공함에 따라 경합성 조건도 극복하여 규범적 차원의 공공재가 된다.
전국민의료보장 하에서 건강보험의료가 공공재가 됨을 명확히 한다면 공공의료를 별도 정의할 필요가 없게 된다. 건강보험의료를 현재와 같이 실증적 차원에서 접근하여 공공성이 강한 사적재화로 간주하려면 아예 건강보험제도를 폐지하여야 한다. 건강보험의료를 기본권 보장이라는 이념적 성격을 분명히 한다면 공적재정으로 제공하는 건강보험의료가 공공의료가 되고 따라서 “공공보건의료에 관한 법률”은 폐기하는 것이 타당하다.
5.2. 건강보험급여 원칙 확립과 공공의료
건강보험의료가 명실 공히 공공의료로 자리매김하기 위해서는 보험급여와 관련하여 포괄적 급여(comprehensive services)와 최소수준(national minimum)이라는 두 가지 원칙을 지켜야 한다. 포괄적 급여란 임상적으로 안전하고 유효한 서비스는 보험급여로 제공되어야 한다[19]는 것이고, 최소수준은 건강보험에서 제공되는 서비스는 국민이 부담 가능한 수준의 서비스를 의미한다. 즉 선택진료나 1인실과 같은 상급병실은 보험급여에서 제외하되 이러한 특별서비스를 원하는 사람은 별도의 장치로 수용하도록 해야 한다는 것이다[34].
우리나라는 지금까지 이 원칙이 건강보험급여에서 지켜지지 않아 공공의료를 별도로 정의하는 우를 범하였다. 다행히 문재인 정부는 비급여를 모두 급여화하고 선택진료를 없애겠다고 하니 보험급여와 관련된 기본원칙에 거의 다가서고 있다. 이와 같은 원칙을 재정적인 애로사항 없이 추진하기 위해서는 건강보험의료를 공공의료로 간주하고, 수요접근을 버리고, 필요도 접근에 의거하여 장기계획을 수립하여야 할 것이다. 현재의 의료공급체계나 의료이용행태를 그대로 두고 포괄적인 급여를 실행한다면 수요증가로 인한 재정상의 문제로 애로사항이 발생할 우려가 있다. 보험급여에서 포괄성 원칙을 지키려면 도덕적 해이에 가까운 의료이용의 증가를 막아야만 한다. 그러기 위해서는 먼저 민간병원 의료도 공공의료로 간주하여 필요도 접근법이라는 정책 패러다임으로 의료이용 관행을 바꾸어야 한다. 그리고 병원을 계층적 지역주의 모형16) 에 따라 계층화하고 계층에 따라 제공할 수 있는 서비스를 제한하는 등의 조치를 장기적인 계획을 통하여 실행할 수 있어야만 의료의 남용을 막고 필요한 때, 필요한 서비스가 제공되어 보장성이 높아질 수 있을 것이다.
현재의 패러다임에 따라 건강보험의료는 공공성이 강한 사적재화로 간주하고 공공병원이 생산하는 의료만 공공의료로 간주하여 지역거점별 공공종합병원의 설립이나 공공병원의 확충이라는 발상은 공공의료의 충실화와는 거리가 멀고 보험재정만 악화시킬 따름이다. 현재도 <표 3>에서 OECD 국가들과 비교할 때 병상 수가 과잉일 뿐만 아니라 매년 병상수가 증가하여 문제가 되고 있는데, 지역거점별 공공종합병원이나 새로운 공공병원을 건립하여 의료공급을 늘린다면 재정문제는 어떻게 해결 가능할 것인가? 지역거점병원을 굳이 공공병원으로 하여 공공의료기관끼리 네트워크를 만드는 것이 무슨 의미가 있을 것인가? 필요하다면 민간병원을 지역거점병원으로 지정하고 네트워킹만 잘한다면 충분히 지역거점병원의 기능을 할 수 있을 것이다.
5.3. 건강보험의료를 공공의료로 정립하기 위한 정책의 도입
건강보험의료가 공공의료가 되기 때문에 지금까지의 공공의료를 평가하는 제도와 같은 불필요한 규제제도는 폐지하는 것이 마땅하다. 건강보험의료를 공공의료로 정립하기 위한 의료정책은 지원정책과 규제정책으로 나누어 볼 수 있다. 지원정책으로는 수련의 교육훈련비의 정부 부담, 건강보험요양기관에 대한 자본비용의 보험자 부담방법의 모색, 민간병원이라도 보험환자를 진료하는 의료기관에 대하여 세제면에서 공공의료에 합당한 감면 혜택의 부여가 있어야만 의료기관의 기능 정립이나 의료계획의 실행이 가능할 것이다.
규제정책은 건강보험 제도를 통하여 이루어져야 하는데, 먼저 의료이용을 수요 접근이 아니라 필요도 접근으로 전환시켜야 한다. 필요도 추정을 통하여 의료계획을 수립하고 이를 기준으로 적정한 자원을 유지하여야 한다. 과잉된 병상은 장기 계획을 통하여 줄이도록 하여야 하면, 환자 안전을 위한 의료기관인증에 대한 조건의 유지, 장기적인 계획을 통한 병원 중심의 의료체계를 지역사회 중심의 의료체계로의 전환시키는 등의 조치가 필요하다. 질 관리를 위하여 건강보험심사평가원의 기능을 보강하는 등으로 접근해야 한다.
5.4. 공공의료와 공공병원의 역할 구분
건강보험의료를 공공의료로 정의하더라도 공공병원은 나름의 역할을 할 수 있을 것이다. 따라서 공공의료와 별도로 공공병원의 역할을 설정할 필요가 있다. 일본의 경우 국립병원의 의료는 정책의료로 별도로 다루고 있으나,도ㆍ도ㆍ부ㆍ현이 운영하는 공공병원의 의료를 공공의료로 별도로 다루지 않고 있다. 일본은 공공병원의 존재 의의를 간병원이 채산이 맞지 않아 제공을 꺼리는 의료를 제공하는 것으로 하고 지방정부가 적자를 보조하고 있다[35].
즉 전국민을 의료보장하는 국가에서 건강보험의료를 제외하고 공공의료라는 별도의 정책을 택하지는 않고 있다. 그렇다 하더라도 공공병원의 역할에 대해서는 별도의 정체성을 확립하는 것이 중요하다. 왜냐하면 공공병원에 대한 재정지원을 하기 위해서는 공공병원의 역할이 분명해야 한다. 우리나라의 공공병원은 세 종류로 구분이 가능하다. 첫째는 국립대병원인 교육병원이다. 둘째는 원호병원, 경찰병원, 군병원과 같은 특수목적으로 설립된 병원이다. 셋째는 일반적인 진료를 담당하는 지방의료원과 적십자병원이 있다.
먼저 국립대병원은 교육병원으로서 학생의 교육이나 의학연구를 위한 실습장소로서의 기능을 하여 우리나라의 의학수준과 의료기술 발전에 전념할 수 있도록 하여야 한다. 교육병원은 교육부에서 감독하여야 하면 현재와 같이 복지부가 공공의료평가 지표로 관리하는 등의 일은 없어져야 할 것이다. 특히 국립대병원은 신의료기술의 보험급여화를 위한 테스트 병원의 기능을 부여할 수 있을 것이다.
둘째, 원호병원, 경찰병원, 건보공단병원과 같은 특수 목적을 갖고 설립된 병원은 고유의 목적사업에 전념할 수 있도록 해야 한다. 특수병원은 본래의 목적에 충실할 수 있도록 장려하는 것이 타당한 일이지 공공의료 수행이라는 본래 목적에 부합하지 않는 업무에 자원을 낭비할 필요가 없을 것이다.
셋째로 지방의료원이나 적십자병원과 같은 일반적인 환자를 진료하는 목적을 갖는 병원의 역할 정립이 애매할 수 있다. 건강보험에서 의료공백이 생기는 경우 이를 해결하는 기능을 지방의료원이나 적십자병원에 부여할 수 있을 것이다. 건강보험에서 대부분의 의료 문제를 해결하지만 민간의료기관은 수요가 적어 적자가 발생될 소지가 있는 의료는 공급을 하지 않게 되어 의료공백이 생길 수 있다. 예컨대 중소도시나 농어촌 지역의 응급의료나 산과의료의 경우 공급이 원활하지 못하여 의료공백을 초래할 가능성 높다. 건강보험의료이지만 의료의 공백으로 국민들의 건강관리에 허점이 생긴다면 정부가 적극적으로 개입하여 공백을 메꾸어야 하기 때문에 이러한 의료를 정책의료로 정의하여 지방의료원의 업무로 하는 것이 타당할 것이다. 이렇게 하기 위해서는 먼저 정책의료의 개념을 정립하여야 한다. 그리고 지방의료원의 설립 및 운영에 관한 법률을 개정하던지 하여 지방의료원의 기능을 정책의료의 제공업무로 정립할 필요가 있다 [26].
공공의료는 모든 국민의 건강을 지키고 유지 증진시키기 위한 보편적인 성격을 갖는데 반하여 정책의료는 보험급여로서 공백이 생길 수 있는 의료를 공급한다는 개념에서 특수성을 갖는 의료로 정의할 할 수 있다. 민간병원이 많아 건강보험의료로서는 의료공백이 생길 우려가 있는 의료를 정책의료로 정의하고 이를 지방의료원과 같은 공공병원이 제공하도록 할 경우, 공공병원의 정체성을 찾을 수 있을 것이다. 만약 민간병원이 정책의료를 제공한다면 역시 정부가 지원하는 것도 잊지 않아야 한다.
정책의료는 지역특성에 따라 다양하게 정립할 수 있다. 예컨대 대도시의 지방의료원은 외상센터로 지정하고, 지방 중소도시에 소재하고 있는 의료원은 시범사업 모델로 활용하는 방안 등의 있을 것이다. 예컨대 최근 거론되고 있는 ACO 모형의 도입을 위한 시범사업이나 일반의의 능력향상을 위한 수련기관으로 활용하는 방안 등이 있다. 또한 지역사회중심의 통합 서비스(의료와 돌봄) 제공을 위한 시범사업의 담당 등을 생각할 수도 있을 것이다.
Notes
서구의 의사들은 지식인적 성격이 강하며 기업가적 성격을 가지지 않는다고 이 보고서는 서술하고 있다.
혼합진료란 일본에서 사용하는 용어로 건강보험급여 서비스와 비급여 서비스를 같이 제공하는 행위를 말한다. 비급여 서비스는 수가를 병원이 자율로 정하기 때문에 영리추구적 진료를 가능케 한다. 이에 일본은 혼합진료를 금지하여 민간병원이라도 영리추구적 진료를 할 수가 없다.
공공병원이 교과서적 진료만 할 경우, 의료기관 수입이 떨어져 의사 보수를 경쟁적인 민간병원만큼 지불할 수가 없어 의사들이 이직하는 문제가 일어난다. 이에 공공병원도 경쟁적 민간병원에 뒤처지지 않기 위해서는 혼합진료를 통하여 영리추구적 진료를 할 수 밖에 없다.
이 보고서는 채드윅 개인이 낸 보고서가 아니라 영국 의회 안에 구빈제도에 대한 특별위원회를 구성하여 체드윅이 위원장으로서 이 보고서를 발간하였다. 당초의 발간 목적이 빈곤의 실태를 파악하는 것이었기 때문에 이 보고서에는 당시 영국의 빈곤실태가 상세히 기술되어 있다.
1885년 독일 비스마르크 질병보험에서 상병수당의 비중이 63%에 이르고 있었다[5].
세계인권선언(Universal Declaration of Human Right)은 파리에서 개최된 제3차 유엔 총회에서 결의되었다. 인권선언 제22조에 사회보장권, 제25조에 의료를 필수적 서비스, 제35조에 생명권을 명기하여 의료를 기본권으로 간주하게 되었다. 인권선언 제25조의 원문을 보면 ‘Everyone has the right to a standard of living adequate for the health and well-being of himself and of his family, including food, clothing, housing and medical care’라고 기술하고 있다[12].
OECD에서 발간한 자료에 의하면 RHS를 Local Health Service(LHS)로 부르고 있다[15]
제2차 세계대전 이후 유럽 국가들은 근로자 가족이나 자영자들을 건강보험에 적용하였으나, 소득 상위 계층은 적용에 제외시켰다.
이 당시의 문제점은 질병금고간의 재정력 격차로 인한 보험급여의 차이, 의사에 대한 인두제 수가의 적정성에 대한 불만 등으로 영국에서는 근로자도 의사도 질병보험에 대하여 불만을 나타내었다[7].
규범적 차원이란 의료를 인간의 기본권이란 이념에서 의료보장에 이루어졌기 때문에 실증적 차원에서 정의하는 공공재의 두 가지 조건을 고려할 필요가 없다. 따라서 의료가 실증적 차원에서는 공공재가 될 수 없으나 규범적 차원에서는 공공재로 간주된다는 의미이다.
일본에서 국립병원이 제공하는 정책의료로는 암, 순환기 질환, 면역이상, 내분비ㆍ대사성질환, 결핵, 에이즈, 재해의료, 장수의료, 국제의료 협력, 국제적 감염증 등이 있다.
유럽에서는 통상 의료기관에 대하여 진료비를 지불함에 있어서 자본비용과 경상비용을 분리하여 보상하는데 반하여 일본과 우리나라는 보험수가에 자본비용과 경상운영비용을 모두 포함시키고 있다.
전국민건강보험을 달성한 1989년 보건사회부가 펴낸 『보건사회』(현재의 보건복지백서)를 보면 「... 저소득층의 부담을 덜어주고 복지혜택을 골고루 나눈다는 뜻에서 여러 가지 재정상 어려움을 무릅쓰고...」 라고 기술하여 전국민의료보장이 국민의 기본권을 보장하게 되었다는 기술은 전혀 없고, 복지혜택이라는 기술만 하고 있다[31].
의료체계는 의료기술과 상병구조의 변화에 따라 변화되어 왔다. 의료기술수준이 낮던 1900년대에는 의원 중심체계를 유지하였고, 의료기술이 발전함에 따라 1950년대 이후에는 병원 중심체계로 로 발전하였다. 만성질병은 완치가 어렵기 때문에 병원의 유용성이 떨어진다. 고령화와 만성병 시대가 되면서 유럽 국가들은 병원에서 치료중심으로 하던 체계를 버리고 지역사회에서 치료(cure)와 돌봄(care)을 동시에 제공하는 체계로 전환되었다.
병원의 진료지역 내에 인구가 적어 수요가 충분하지 못한데(예: 분만서비스, 응급서비스 등) 이러한 서비스를 제공할 경우 병원은 적자를 면치 못하게 된다. 이것은 공공병원도 마찬가지이다.
계층적 지역주의 모형은 이규식(2015)의 제10장에 상세히 설명되어 있다.