|
 |
- Search
| Public Health Aff > Volume 3(1); 2019 > Article |
|
Abstract
Objective
This study aimed to investigate the contextual background of legislation related to community care and case studies of coordination and integration of social care in health care, which serve the needs of older persons in the UK and Japan. We examined how community care evolved, and its progresses in national polices and strategies to integrate health and social care.
Methods
A literature review was conducted using an historical and comparative approach based on KingdonвАЩs Multiple Streams Framework. We used purposive sampling in the selection of countries and case studies of community care.
Results
In the context of ageing, community care evolved depending on how the governments of the UK and Japan have policy orientation on social welfare spending. We examined similarities in the way the governments of both countries are integrating social services into health care by supporting joint working, making interprofessional care teams the focal point for care managements, and local government-led social welfare services responsible for provision of community-based social care. Contextual differences were found between both countries, whereby the policy direction of Japan is to have in place structures and mechanisms that actively connect health and social care with integrated delivery system and a newly created fund based on increase of consumption tax to incentivize and strengthen integration.
Conclusions
Both countries may differ in the means to coordinate and integrate health and social care but the net result is expanded community care capacity. In a context of changing health care demands, community care policies are a vital mechanism for providing patient-centered integrated care services. Future research on decentralization and community engagement as prerequisites and facilitation of community care should be further investigated.
мї§лЃ§лЛИнЛ∞мЉАмЦілЭЉлКФ лВѓмД† мЪ©мЦік∞А мХљ 1лЕД м†ДлґАнД∞ мЦЄл°†мЧРмДЬ мЮРм£Љ нЪМмЮРлРШкЄ∞ мЛЬмЮСнЦИлЛ§. 1990лЕДлМАлґАнД∞ нХЩк≥ДмЧРмДЬ к∞Дк∞ДнЮИ мЦЄкЄЙлРШлНШ мї§лЃ§лЛИнЛ∞мЉАмЦік∞А нХЩмИ†м†Б лЛ®мЦімЧРмДЬ мВђнЪМм†Б лЛ®мЦіл°Ь к∞СмЮСмК§лЯљк≤М мІДмЮЕнХШк≤М лРЬ к≤ГмЭілЛ§. кЈЄ л∞∞к≤љмЬЉл°Ь 2018лЕД 3мЫФ 12мЭЉ л≥ік±іл≥µмІАлґАк∞А мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ нХДмЪФмД±мЭД м†ЬкЄ∞нХШк≥† кіА놮 м°∞мІБкµђмД± л∞П мД†лПД мВђмЧЕ к≥ДнЪНмЭД л∞ЭнЮМ к≤ГмЭД кЉљмЭД мИШ мЮИлЛ§[1]. мВђнЪМм†БмЬЉл°Ь мї§лЃ§лЛИнЛ∞мЉАмЦілЭЉлКФ кµђм≤ім†БмЭЄ мЪФкµђк∞А л≥Єк≤©м†БмЬЉл°Ь лВШнГАлВШкЄ∞ м†ДмЧР м†ХлґАк∞А мД†м†Ьм†БмЬЉл°Ь мЭімКИл•Љ м†ЬкЄ∞нХШк≥† к≥ДнЪНмЭД л∞ЭнШФлЛ§к≥† л≥Љ мИШ мЮИлЛ§. мї§лЃ§лЛИнЛ∞мЉАмЦі мґФмІДмЭД к≥µнСЬнХЬ лТ§ л≥ік±іл≥µмІАлґАлКФ лЛ§мЦСнХЬ лЕЉмЭШл•Љ к±∞м≥Р 2018лЕД лІРмЧРлКФ кЄ∞л≥Єк≥ДнЪН, 2019лЕД міИмЧРлКФ мД†лПД мВђмЧЕ мґФмІДк≥ДнЪНмЭД л∞ЬнСЬнХШмШАлЛ§. кЈЄл¶ђк≥† 2019лЕД 6мЫФлґАнД∞лКФ мЛЬл≤ФмВђмЧЕ мД±к≤©мЭШ мД†лПД мВђмЧЕмЭі мІДнЦЙлРШк≥† мЮИлЛ§. кµ≠лєДмЩА мІАл∞©лєДл•Љ нХ©м≥Р 280мЦµ к∞АлЯЙмЭШ мЮђм†ХмЭі мД†м†ХлРЬ 8к∞Ь кЄ∞міИмЮРмєШлЛ®м≤імЧР нИђмЮЕ лР† мШИм†ХмЭілЛ§[2]. л≥ік±іл≥µмІАлґАлКФ мґФк∞Ал°Ь 8к≥≥мЭШ мД†лПД мВђмЧЕ мІАмЧ≠мЭД мД†м†ХнХШк≥† мґФк∞А мШИмВ∞ лІИ놮мЧР мЭШмЪХмЭД л≥імЭЄ мГБнЩ©мЭілЛ§.
м†ХлґАк∞А нЩФлСРл•Љ мД†м†РнХЬ лНХлґДмЧР мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ мВђнЪМм†Б лЕЉмЭШлКФ м†ХлґАк∞А лВілЖУлКФ к≥ДнЪНлУ§мЧР мЭШнХі лѓЉк∞РнХШк≤М мШБнЦ•мЭД л∞Ык≤М лРШмЧИлЛ§. кЄЙк≤©нХЬ к≥†л†єнЩФмЩА кЈЄмЧР лФ∞л•Є мВђнЪМл≥імЮ• мЮђм†ХлґАлЛімЭШ м¶Эк∞А, л≥ік±і¬Јл≥µмІА нЖµнХ© мДЬлєДмК§ м†Ьк≥µ лґАм°±, л≥СмЫРк≥Љ мЛЬмД§мЭі мХДлЛМ к±∞м£ЉмІА м§СмЛђ мДЬлєДмК§ лґАм°± лУ± кЈЉмЫРм†Б лђЄм†ЬлУ§мЭД мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕ нХДмЪФмЭШ мЭімЬ†л°Ь м†ХлґАлКФ м†ЬмЛЬнХШмШАлЛ§. л™®лСРк∞А к≥µк∞РнХімШ§лНШ м§СмЪФнХЬ лђЄм†ЬлУ§мЭікЄ∞ лХМлђЄмЧР мВђнЪМм†Б лЕЉмЭШлКФ л≥ік±іл≥µмІАлґАмЭШ мЛЬмД†м≤ШлЯЉ лє†л•ік≤М мД†лПД мВђмЧЕ мЛЬнЦЙмЭШ кµђм≤ім†Б лВімЪ©мЬЉл°Ь мШЃк≤®к∞ФлЛ§. м†Ьк≥µнХімХЉ нХШлКФ мДЬлєДмК§мЭШ лВімЪ©, лМАмГБмЮР мД†м†Х, мЧ∞к≥Д л∞П нЖµнХ©мЭШ мИШм§А, кЄ∞міИмЮРмєШлЛ®м≤імЭШ мЧ≠нХ†, нХДмЪФнХЬ мЮђм†Х л∞П мИШк∞А, мݪ놕 лУ± мДЄлґАм†БмЭЄ мВђнХ≠мЭі мІАмЧ≠мВђнЪМ нШДмЮ•мЧРмДЬ кµђнШДнХШлКФлН∞ мґ©лґДнХЬ к≤ГмЭЄмІАмЧР лМАнХі лЕЉмЭШк∞А мЭіл£®мЦімІАк≥† мЮИлЛ§. лШРнХЬ мД†лПД мВђмЧЕк≥ДнЪН мИШл¶љмЧР мГБлЛєнХЬ м∞Єк≥†к∞А лРШмЧИлНШ мЭЉл≥ЄмЭД лєДл°ѓнХЬ нХімЩЄмВђл°АлКФ лЛђмД±нХімХЉнХ† л™©нСЬл°ЬмН® м£Љл°Ь к≤АнЖ†лРШк≥† лЕЉмЭШлРШмЧИлЛ§. нХімЩЄмВђл°АлКФ мЪ∞л¶ђмЭШ кµ≠к∞А мї§лЃ§лЛИнЛ∞мЉАмЦі мД†лПД мВђмЧЕ лШРлКФ нЦ•нЫД к≥ДнЪНмЧР лМАнХЬ лґАм°±нХЬ м†РмЭД лУЬлЯђлВім£ЉлКФ мЮРл£Мл°ЬмДЬ нЩЬмЪ©лРШк≥† мЮИлЛ§.
кЈЄлЯђлВШ мЧђлЯђ кµ≠к∞Ак∞А лєДмКЈнХШк≤М к≤™лКФ к≥µнЖµмЭШ лђЄм†Ь лХМлђЄмЧР мЛЬнЦЙлРЬ м†ЬлПДлЭЉлПД к∞Б кµ≠к∞АмЭШ мГБнЩ©к≥Љ м°∞к±імЧР лФ∞лЭЉ кµђм≤ім†БмЭЄ лВімЪ©мЭА м∞®мЭік∞А лВШкЄ∞ лІИ놮мЭілЛ§. кЈЄл†ЗкЄ∞ лХМлђЄмЧР нКєм†Х м†ЬлПДк∞А мЛЬнЦЙлР† лЛємЛЬ нХілЛє кµ≠к∞АмЭШ м†ЬлПД лПДмЮЕ лІ•лЭљк≥Љ м†ЬлПД мЛЬнЦЙмЭШ лВімЪ©мЭі нХ®кїШ к≤АнЖ†лРШмІА мХКлКФлЛ§л©і, мЪ∞л¶ђ мЮЕмЮ•мЧРмДЬ мЦїмЭД мИШ мЮИлКФ м†ЬлПДмЭШ к∞АмєШл•Љ лЖУмєШк±∞лВШ мШ§лПЕнХ† к∞АлК•мД±мЭі мЮИлЛ§. м†ЬлПД мХИмЧР лђімЧЗмЭі лЛік≤®мХЉ нХШлКРлГРлКФ мІИлђЄмЭА м†ЬлПДмЭШ кµђмД±м†Б(жІЛжИРзЪД, compositional) мЭінХіл•Љ лВШнГАлВімІАлІМ, лІ•лЭљм†Б(иДИзµ°зЪД, contextual) мЭінХілКФ м†ЬлПД мЛЬнЦЙмЭі мЦілЦїк≤М к∞АлК•нЦИлКРлГРлКФ мІИлђЄмЭД нЖµнХі мВінОіл≥Љ мИШ мЮИкЄ∞ лХМлђЄмЭілЛ§.
мЪ∞л¶ђлКФ мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕмЭД мЬДнХЬ м≤Ђ л∞ЬмЭД лІЙ лЧА мГБнЩ©мЭілЛ§. к≤љм†Ь¬ЈмВђнЪМ м†Дл∞ШмЧР мШБнЦ•мЭД лѓЄмєШк≥† мЮИлКФ к≥†л†єнЩФмЭШ мЖНлПДк∞А мЭілѓЄ лІ§мЪ∞ лє†л•ікЄ∞ лХМлђЄмЧР мЭЉлґА мІАмЧ≠мЧРмДЬ мЛЬнЦЙлРШк≥† мЮИлКФ м†ЬнХЬм†БмЭЄ мД†лПД мВђмЧЕмЭШ к≤∞к≥ЉлІМ кЄ∞лЛ§л¶і мИШлПД мЧЖлЛ§. мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ м†ЬлПДнЩФл•Љ мЬДнХі л≤Х땆м†Б кЄ∞л∞ШмЭД лІМлУ§к≥† мХИм†Хм†БмЭЄ мЮђм†ХмЭД нИђмЮЕнХШмЧђ мІАмЖНм†БмЭЄ мДЬлєДмК§л•Љ мГЭмВ∞нХімХЉ нХЬлЛ§. кЈЄлЯђкЄ∞ мЬДнХімДЬлКФ мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ мГИл°≠к≤М лПДмЮЕнХШлКФ к≥Љм†Х м§СмЧР к≤™мЭД мИШ мЮИлКФ лђЄм†Ьм†РлУ§мЭД мВђм†ДмЧР нММмХЕнХШк≥† нХік≤∞л∞©мХИмЭД м§АлєДнХШлКФ к≤ГмЭі нХДмЪФнХШлЛ§. лФ∞лЭЉмДЬ, л≥Єк≥†мЧРмДЬлКФ мЭілѓЄ мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ мЛЬнЦЙнХЬ кµ≠к∞А к∞Д лєДкµРл•Љ нЖµнХі лЛ§мЭМ лСР к∞АмІА мЧ∞кµђ мІИлђЄмЧР лЛµнХШк≥†мЮР нХЬлЛ§.
м≤ЂмІЄ, мї§лЃ§лЛИлЛИмЉАмЦі м†ЬлПДнЩФмЭШ к≥Љм†ХмЧРмДЬ кµ≠к∞Ал≥Д лђЄм†Ь мЭЄмЛЭк≥Љ м†ХмєШмВђнЪМм†Б лІ•лЭљмЭА лђімЧЗмЭімЧИлКФк∞А?
лСШмІЄ, л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§мЭШ мЧ∞к≥Д л∞П нЖµнХ©мЭД мЬДнХЬ к∞Б кµ≠к∞Ал≥Д лŪ놕к≥Љ к≤∞к≥ЉлКФ мЦілЦ†нЦИлКФк∞А?
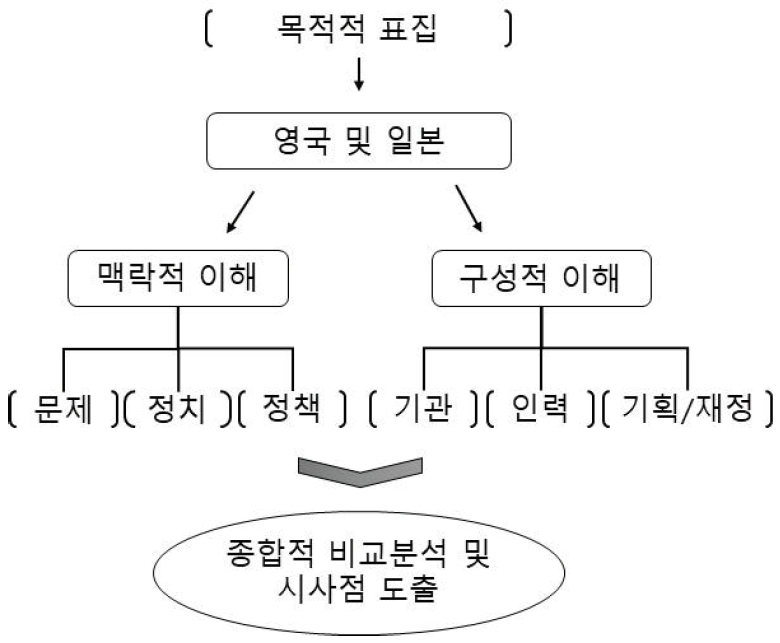
л≥Є к≥†м∞∞мЧРмДЬлКФ мЭілѓЄ мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ мЛ§мЛЬнХШк≥† мЮИлКФ кµ≠к∞АлУ§мЭШ мВђл°Ал•Љ нЖµнХі мї§лЃ§лЛИнЛ∞мЉАмЦі м†ЬлПДнЩФ лЛємЛЬ л∞∞к≤љ лґДмДЭмЭД нЖµнХі лІ•лЭљм†Б к∞АмєШл•Љ м∞ЊмХДл≥ік≥†, мДЬлєДмК§ мЧ∞к≥Д л∞П нЖµнХ©мЭШ мВђл°Ал•Љ лґДмДЭнХ®мЬЉл°ЬмН® кµђмД±м†Б к∞АмєШл•Љ нХ®кїШ нЩХмЭЄнХШк≥†мЮР нХЬлЛ§. мЭіл•Љ мЬДнХі, л™©м†Бм†Б нСЬмІСл∞©л≤Х(purposive sampling)мЭД нЩЬмЪ©нХі к∞АмЮ• мХЮмДЬ мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ м†ЬлПДнЩФнХЬ мШБкµ≠к≥Љ к∞АмЮ• мµЬкЈЉмЧР м†ЬлПДнЩФнХЬ мЭЉл≥ЄмЭД мД†м†ХнХШмЧђ мВђл°Ал•Љ к≥†м∞∞нХШмШАлЛ§. мЧ≠мВђм†Б кіАм†РмЭА мї§лЃ§лЛИнЛ∞мЉАмЦі м†ЬлПД лПДмЮЕмЭі к∞АлК•нЦИлНШ лІ•лЭљм†Б л∞∞к≤љмЭД мВінОіл≥ікЄ∞ мЬДнХі нЩЬмЪ©нЦИмЬЉл©∞, мШБкµ≠к≥Љ мЭЉл≥ЄмЭШ мї§лЃ§лЛИнЛ∞мЉАмЦі л≤Х땆мЛЬнЦЙ мЛЬм†РмЭД м§СмЛђмЬЉл°Ь м†БмЪ©нХШмШАлЛ§. м†ЬлПДнЩФ л∞∞к≤љмЧР лМАнХЬ мЧ≠мВђм†Б к≥†м∞∞мЭА лЛ®мЭЉ м†Хм±ЕмЭШ лПДмЮЕк≥Љм†ХмЭД мД§л™ЕнХШкЄ∞ мЬДнХі лІОмЭі мВђмЪ©лРШлКФ мЭіл°†м†Б нЛА м§С нХШлВШмЭЄ нВєлНШ(Kingdon)мЭШ лЛ§м§СнЭРл¶Дл™®нШХ(multiple streams framework)мЭД мЭімЪ©нХі лґДмДЭнЦИлЛ§[3]. мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕмЧР мШБнЦ•мЭД лѓЄмєЬ лЛ§м§См†Б мХХ놕мЭД лђЄм†ЬмЭШ нЭРл¶Д, м†Хм±ЕмЭШ нЭРл¶Д, м†ХмєШмЭШ нЭРл¶ДмЭД нЖµнХі мВінОіл≥ік≥†мЮР нХЬлЛ§. лЛ§лІМ, л≥Є лЕЉлђЄмЧРмДЬлКФ мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕ к≥Љм†ХмЧР лЛ§м§СнЭРл¶Дл™®нШХмЭі м†Бм†ИнХЬмІАл•Љ к≤АнЖ†нХШлКФ к≤ГмЭі л™©нСЬк∞А мХДлЛИк≥† лПДмЮЕ л∞∞к≤љмЭД кµђм°∞м†БмЬЉл°Ь мД§л™ЕнХШкЄ∞ мЬДнХі лђЄм†Ь, м†Хм±Е, м†ХмєШ нЭРл¶ДмЭД лПДкµђм†БмЬЉл°Ь мВђмЪ©нХШлКФ к≤ГмЮДмЭД л∞ЭнШАлСФлЛ§.
лєДкµРк≥†м∞∞ л∞©л≤ХмЭА мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ к∞АмЮ• нБ∞ нКємІХ м§С нХШлВШмЭЄ л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§мЭШ мЧ∞к≥Д л∞П нЖµнХ©мЧР кіАнХЬ лСР кµ≠к∞АмЭШ мЛЬлПДл•Љ мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕмЭШ л∞∞к≤љк≥Љ нХ®кїШ лґДмДЭнХШмЧђ к≥µнЖµм†Рк≥Љ м∞®мЭім†РмЭД лєДкµРнХШлКФ лН∞ нЩЬмЪ©нХШмШАлЛ§. л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§мЭШ мЧ∞к≥Д л∞П нЖµнХ©мЧР кіАнХЬ лŪ놕к≥Љ к≤∞к≥ЉлКФ мДЬлєДмК§ к≥µкЄЙкЄ∞кіА, мݪ놕, кЄ∞нЪН л∞П мЮђм†ХмЭШ кіАм†РмЧРмДЬ лСР кµ≠к∞Ал•Љ лєДкµРнХШмЧђ лґДмДЭнХ† мШИм†ХмЭілЛ§. мЧ∞кµђл∞©л≤ХмЭД к∞ДлЛ®нЮИ м†Хл¶ђнХШл©і мХДлЮШ кЈЄл¶Љк≥Љ к∞ЩлЛ§.
мШБкµ≠ мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ л≤Х땆м†Б кЄ∞л∞ШмЭА вАШNational Health Service and Community Care Act(NHSCCA)вАЩк∞А м†Ьм†Х(1990)лРШк≥† л∞ЬнЪ®(1993)лРШл©імДЬ лІИ놮лРШмЧИлЛ§. л≤Х땆м†Б кЄ∞л∞ШмЭі лІИ놮лРЬ 1990лЕДмЭД м†ЬлПДнЩФ мЛЬм†РмЬЉл°Ь к∞Дм£ЉнХШк≥† кЈЄ м†ДнЫДмЭШ мВђм†ХмЭД мВінОіліДмЬЉл°Ь мШБкµ≠мЧРмДЬ мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕмЭШ лІ•лЭљм†Б к∞АмєШл•Љ мВінОіл≥ік≥†мЮР нХЬлЛ§.
1960лЕДлМАлґАнД∞ мЛЬмЮСлРЬ м†ХмЛ†л≥ік±і мШБмЧ≠мЧРмДЬ нГИмЫРнЩФ(deinstitutionalization)лКФ мВђнЪМм†Б к≥µк∞РлМАл•Љ нЩХлМАнХШл©∞ 1970лЕДлМАл•Љ к±∞мєШл©імДЬ м†ХмЛ†л≥СмЫР л≥СмГБмЭШ лМАнП≠ к∞РмЖМмЩА мІАмЧ≠мВђнЪМл≥µкЈАл°Ь мЭімЦім°МлЛ§[4]. лєДл°Э мЭЉлґА мШБмЧ≠мЭімІАлІМ мЛЬмД§мЧРмДЬ мІАмЧ≠мВђнЪМл°Ь мДЬлєДмК§мЭШ мЮ•мЖМк∞А мЭілПЩнХШлКФ к≤ГмЧР лМАнХі мВђнЪМм†БмЬЉл°Ь мИШмЪ©мД±мЭі лЖТмХДмІАлКФ к≥ДкЄ∞к∞А лРШмЧИлЛ§. кЈЄлЯђлВШ лєДкµРм†Б м†ХмЛ† л∞П мЮ•мХ† мШБмЧ≠мЧР кµ≠нХЬлРШмЦі лВШнГАлВШлКФ нШДмГБмЭімЧИмЬЉл©∞, мЛЬмД§мЧРмДЬмЭШ нГИнФЉк∞А м£ЉлРЬ л™©м†БмЭімЧИлЛ§.
1980лЕДлМА міИ мШБкµ≠м†ХлґАлКФ мІАмЧ≠мВђнЪМ лВімЧРмДЬмЭШ лПМліД(care in community)мЧРмДЬ мІАмЧ≠мВђнЪМмЧР мЭШнХЬ лПМліД(care by community)мЬЉл°Ь мЮЕмЮ• мД†нЪМл•Љ нХімДЬ кµ≠к∞АмЭШ мЧ≠нХ†мЭД мґХмЖМнХШлКФ лМАмЛ† лѓЉк∞ДлґАлђЄмЭШ мЧ≠нХ†мЭД к∞Хм°∞нХШмШАлЛ§[5,6,7]. кЈЄ к≤∞к≥Љ мЧ≠мД§м†БмЬЉл°Ь мІАмЧ≠мВђнЪМ лВі к±∞м£ЉмЛЬмД§ мДЬлєДмК§мЧРмДЬ лѓЉк∞Д к≥µкЄЙмЮР мИШмЩА мЮђм†Х мІАмґЬмЭі кЄЙм¶ЭнЦИлНШ л∞Шл©і мЮђк∞Ал≥µмІА мДЬлєДмК§лКФ мГБлМАм†БмЬЉл°Ь мЬДмґХлРШмЧИлЛ§. мШБкµ≠ м†ХлґАк∞А мЦЄкЄЙнХЬ мІАмЧ≠мВђнЪМмЧР мЭШнХЬ лПМліДмЭА лѓЉк∞Д л≥µмІАмЛЬмД§ мДЬлєДмК§ к≥µкЄЙмЮРмЧР мЭШнХЬ лПМліДмЭі лРШмЦіл≤Дл†ЄлЛ§. мІАмЧ≠мВђнЪМ лПМліДмЧРмДЬ лѓЉк∞ДмЭШ мЧ≠нХ†мЭД нЩХлМАнХіл≥ік≤†лЛ§лКФ м†ХлґАмЭШ мЭШмІАмЩАлКФ л∞ШлМАл°Ь мЛЬмД§ м§СмЛђмЭШ лѓЉк∞ДмЭШ мЧ≠нХ†мЭі нЩХлМАлРШк≥† лІМ к≤ГмЭілЛ§. мЭШлПДмЧР л∞ШнХШлКФ к≤∞к≥Љл•Љ кµРм†ХнХШкЄ∞ мЬДнХі мІАмЧ≠мВђнЪМ м§СмЛђмЭШ мДЬлєДмК§ к∞ХнЩФк∞А мЭіл£®мЦім†ЄмХЉ нХЬлЛ§лКФ лєДнМРмЭі 1980лЕДлМА лІРлґАнД∞ м†ЬкЄ∞лРШкЄ∞ мЛЬмЮСнЦИлЛ§.
к≥†л†єнЩФ м†ХлПДл•Љ к∞АлК†нХШлКФлН∞ мУ∞мЭілКФ 65мДЄ мЭімГБ мЭЄкµђк∞А м†Дм≤і мЭЄкµђмЧРмДЬ м∞®мІАнХШлКФ лґДмЬ®мЭА 1990лЕД NHSCCAк∞А м†Ьм†ХлРШмЧИмЭД лЛємЛЬ 15.8%мШАлЛ§. нШДмЮђ EU к∞АмЮЕкµ≠мЭЄ 28к∞Ькµ≠мЭШ 1990лЕД лЛємЛЬ 65мДЄ мЭімГБ мЭЄкµђ лґДмЬ® нПЙкЈ†к∞ТмЭА 13.7%л°Ь мШБкµ≠мЭА мЭімЧР лєДнХі 2% к∞АлЯЙ лЖТмЭА мИШм§АмЭімЧИлЛ§[8]. лФ∞лЭЉмДЬ 65мДЄ мЭімГБмЭШ к≥†л†ємЭЄкµђ м¶Эк∞А л∞П кЈЄмЧР лФ∞л•Є мВђнЪМл≥імЮ•лєДмЪ© м¶Эк∞АмЧР лМАнХЬ мЪ∞놧лПД м°імЮђнЦИлЛ§. кЈЄлЯђлВШ мШБкµ≠мЭШ к≥†л†єнЩФлКФ мЭілѓЄ мШ§лЮШм†ДмЧР мЛЬмЮСлРЬ к≤ГмЬЉл°Ь лВѓмД† к≤ГмЭі мХДлЛИмЧИлЛ§. к≥†л†єнЩФ мВђнЪМ(aging society)мЭШ кЄ∞м§АмЭЄ 7%л•Љ лДШмЦімД† к≤ГмЭА 1930лЕДмЭШ мЭЉмЭіл©∞ 45лЕД нЫДмЭЄ 1975лЕДмЧР лУ§мЦімДЬмХЉ лєДл°ЬмЖМ к≥†л†ємВђнЪМ(aged society) кЄ∞м§АмЭЄ 14%л•Љ лДШмЦімД∞лЛ§[9]. к≥†л†єнЩФмЭШ лђЄм†ЬлКФ 1980лЕДлМА к∞СмЮРкЄ∞ м£Љл™©л∞ЫкЄ∞ мЛЬмЮСнХЬ лђЄм†Ьк∞А мХДлЛИкЄ∞ лХМлђЄмЧР мї§лЃ§лЛИнЛ∞мЉАмЦі м†ЬлПДнЩФмЧР лѓЄмєЬ мШБнЦ•мЭА мІБм†См†БмЭімЧИлЛ§кЄ∞л≥ілЛ§ к∞Дм†См†БмЭімЧИмЭД к∞АлК•мД±мЭі лІОлЛ§.
к∞БмҐЕ к≥µк≥µлґАлђЄ лЕЄм°∞мЭШ нММмЧЕмЭі мІСм§СлРШмЧИлНШ лґИлІМмЭШ к≤®мЪЄ(The Winter of Discontent, 1978-1979) мЭінЫД 1979лЕДмЧР мєШлЯђмІД міЭмД†мЧРмДЬ лІИк∞Ал¶њ лМАм≤ШлКФ лЕЄлПЩлЛє м†ХлґАмЭШ нММмЧЕ лМАмЭСлʕ놕мЭД лєДнМРнХШл©∞ л≥імИШлЛємЭД мКєл¶ђл°Ь мЭілБМк≥† лВік∞БмЭШ міЭл¶ђк∞А лРШмЧИлЛ§. лМАм≤Ш міЭл¶ђлКФ м†ХлґАмЭШ мЧ≠нХ†мЭД мґХмЖМнХШк≥† мЛЬмЮ•мЭШ мЧ≠нХ†мЭД к∞ХнЩФнХШлКФ мЧђлЯђ к∞АмІА мЛ†мЮРмЬ†м£ЉмЭШ к∞ЬнШБ м°∞мєШл•Љ лЛ®нЦЙнХШмШАлЛ§. к∞ЬнШБ м°∞мєШ м§С нХШлВШмЭЄ кЄімґХмЮђм†Х м†Хм±ЕмЭА л≥µмІАмШИмВ∞ мІАмґЬ мґХмЖМл•Љ лґИлЯђмШђ мИШл∞ЦмЧР мЧЖмЧИлЛ§[10]. лМАм≤Ш міЭл¶ђлКФ мІСкґМміИкЄ∞мЧР к∞ЩмЭА лЛєлВі мЭЄмВђлУ§мЧРмДЬлПД мЛ†мЮРмЬ†м£ЉмЭШ м†Хм±ЕмЧР лМАнХі лєДнМРмЭД л∞ЫмХШмЧИлЛ§. кЈЄлЯђлВШ нПђнБілЮЬлУЬм†ДмЯБ(1982) мКєл¶ђмЩА лЕЄлПЩлЛємЭШ лґДлЛємЭШ нШЄмЮђмЧР нЮШмЮЕмЦі лМАм≤ШлКФ мІСкґМ нЫД лСР л≤ИмІЄ міЭмД†(1983)мЧРмДЬ л≥імИШлЛємЭД лЛ§мЛЬ нХЬ л≤И мХХлПДм†Б мКєл¶ђл°Ь мЭілБИлЛ§. лМАм≤ШлКФ мЭінЫД нБ∞ мЮ•мХ†лђЉ мЧЖмЭі мЛ†мЮРмЬ†м£ЉмЭШ к∞ЬнШБ м†Хм±ЕмЭД мґФмІДнХі лВШк∞И мИШ мЮИк≤М лРШмЧИлЛ§[11]. 1984-1985лЕД мЮИмЧИлНШ м†Дкµ≠кіСлґАлЕЄм°∞мЭШ лМАкЈЬл™® нММмЧЕмЭД мЮ†мЮђмЪ∞к≥† 1987лЕД міЭмД†мЧРмДЬлПД мКєл¶ђнХ®мЧР лФ∞лЭЉ лМАм≤ШмЭШ мЮСмЭА м†ХлґА м†Хм±Е кЄ∞м°∞лКФ 1980лЕДлМА нЫДл∞ШмЧРлПД мІАмЖНлР† мИШ мЮИмЧИлЛ§.
м†ДнЖµм†БмЬЉл°Ь мІАмЧ≠мВђнЪМ кµРкµђ(parish) м§СмЛђмЭШ лѓЉк∞Д кµђлєИнЩЬлПЩмЭі мЮИмЧИлНШ мШБкµ≠мЭА м†Ь2м∞® мДЄк≥ДлМАм†Д нЫД лєДл≤Дл¶ђмІА л≥ік≥†мДЬл•Љ нЖµнХі л≥µмІАм≤ім†Ьл•Љ нЩХл¶љнХШмШАлЛ§. мШБкµ≠ м†ХлґАлКФ 1968лЕД мЛЬліДл≥ік≥†мДЬ(The Seebohm Report)мЧР лЛікЄі лВімЪ©мЭД нЖ†лМАл°Ь мІАл∞©м†ХлґАмЭШ мВђнЪМмДЬлєДмК§л≤Х(Local Authority Social Service Act, 1970)мЭД м†Ьм†ХнХШмШАлЛ§. кЈЄ лВімЪ©мЭА мІАмЧ≠мВђнЪМмЧР кЄ∞міИнХЬ мВђнЪМмДЬлєДмК§л•Љ к∞ХнЩФнХШк≥† мІАл∞©м†ХлґАмЭШ мВђнЪМмДЬлєДмК§кµ≠(Social Service Department) мД§мєШл•Љ нЖµнХЬ нЖµнХ©м†БмЭЄ мДЬлєДмК§ м†Ьк≥µ к∞ХнЩФл∞©мХИ лУ±мЬЉл°Ь кµђмД±лРШмЦі мЮИмЧИлЛ§.
кЈЄлЯђлВШ мЭінЫД мІСкґМнХЬ лМАм≤Шм†ХлґАлКФ к≥µк≥µлґАлђЄ мґХмЖМмЩА нХ®кїШ лѓЉк∞ДмШБмЧ≠мЭШ нЩХлМАл•Љ мґФмІДнХШкЄ∞ мЬДнХі к≥µк≥µлґАлђЄмЧРмДЬ мЛЬмЮ•кЄ∞м†ДмЭД м†БмЪ©нХШк≥†мЮР нХШмШАлЛ§. кЈЄлЮШмДЬ лМАм≤Шм†ХлґАлКФ кЄ∞мЧЕк∞А мґЬмЛ†мЭШ кЈЄл¶ђнФЉмК§(Griffiths)мЧРк≤М л≥ік±імЭШл£М л∞П мВђнЪМмДЬлєДмК§ мШБмЧ≠мЧРмДЬмЭШ мЛЬмЮ•кЄ∞м†Д лПДмЮЕл∞©мХИ лІИ놮мЭД мЪФм≤≠нХШмШАлЛ§. кЈЄл¶ђнФЉмК§лКФ л≥ік±імЭШл£М л∞П мВђнЪМмДЬлєДмК§л•Љ лЛілЛєнХШлКФ мШБкµ≠мЭШ NHS(National Health Service)мЩА мІАл∞©м†ХлґАк∞А к∞АмІАк≥† мЮИлКФ к≥µкЄЙмЮРмЭШ мЧ≠нХ†к≥Љ кµђлІ§мЮРмЭШ мЧ≠нХ†мЭД кµђлґДнХШлКФ(purchaser-provider split) лВімЪ©мЭі лЛікЄі л≥ік≥†мДЬ(The Griffiths Report, Community care: an Agenda for action, 1988)л•Љ л≥імИШлЛє м†ХлґАмЧРк≤М м†ЬмґЬнХЬлЛ§. кЈЄл¶ђнФЉмК§ л≥ік≥†мДЬмЭШ лВімЪ©мЭД лМАлґАлґД мИШмЪ©нХШмЧђ лМАм≤Шм†ХлґАлКФ NHSCCAл•Љ м†Ьм†ХнХШк≤М лРЬлЛ§. мВђнЪМмДЬлєДмК§мЭШ к≤љмЪ∞ мІАл∞©м†ХлґАк∞А кµђлІ§мЮРл°ЬмДЬ к≥ДмХљмЭД нЖµнХі мДЬлєДмК§л•Љ кµђлІ§нХ®мЬЉл°ЬмН® мЛЬмЮ•к±∞лЮШк∞А мЭЉмЦілВШлПДл°Э мЬ†лПДнХШмШАлЛ§[5,6,7]. лШРнХЬ, мІАл∞©м†ХлґАк∞А кЄ∞м°імЧР к∞АмІАк≥† мЮИлКФ к≥µкЄЙмЮРл°ЬмДЬмЭШ мЧ≠нХ†мЭА мґХмЖМнХШмЧђ лѓЉк∞Дк≥µкЄЙмЮРк∞А мД±мЮ•нХ† мИШ мЮИлПДл°Э нХШмШАлЛ§. мЭілУ§ м°∞мєШмЭШ л™©м†БмЭА м†ЬнХЬм†БмЭЄ м§АмЛЬмЮ•(quasi market)мЭі нШХмД±лРШк≥† кЈЄ мХИмЧРмДЬ мГБнШЄ к≤љмЯБмЭі мЭЉмЦілВШлКФ м°∞к±імЭД нШХмД±нХШкЄ∞ мЬДнХЬ к≤ГмЭімЧИлЛ§. л≥ік±імЭШл£МмЭШ к≤љмЪ∞ мЭЉм∞®мЭШл£Мл•Љ лЛілЛєнХШлКФ GP(General Practitioner)мЧРк≤М лєДмЭСкЄЙ мЮЕмЫРмДЬлєДмК§мЭШ мШИмВ∞мІСнЦЙ кґМнХЬмЭД лґАмЧђнХімДЬ кµђлІ§мЮР(GP fundholding)л°ЬмДЬ мЧ≠нХ†мЭД нХШлПДл°Э нХШмШАлЛ§[12]. кµђлІ§мЮРмЭЄ GP fundholdingлУ§к≥Љ к≥µкЄЙмЮРмЭЄ NHS л≥СмЫРлУ§ к∞ДмЭШ мДЬлєДмК§ к±∞лЮШмЩА к≤љмЯБ лУ±мЭД нЖµнХі к≥µк≥µмШБмЧ≠ лВімЭШ нХЬм†ХлРЬ лВілґАмЛЬмЮ•(internal market)мЭД нШХмД±нХШлКФ к≤ГмЭі к≥®мЮРмЭілЛ§.
мЛЬліДл≥ік≥†мДЬмЧР кЄ∞л∞ШнХЬ 1970лЕД Local Authority Social Service ActмЧРмДЬ мХДлПЩкµ≠к≥Љ л≥µмІАкµ≠мЬЉл°Ь лґДл¶ђ мЪімШБлРШлНШ мІАл∞©м†ХлґАмЭШ мВђнЪМмДЬлєДмК§ нЦЙм†Хм°∞мІБмЭД мІАл∞©м†ХлґАмЭШ мВђнЪМмДЬлєДмК§кµ≠(Social Services Department, SSD) мД§мєШл°Ь нЖµнХ©мЪімШБнХШк≤М лРШмЧИлЛ§[5,6]. лШРнХЬ 1973лЕД National Health Service(NHS) л≤Х к∞ЬнОЄмЬЉл°Ь л∞©лђЄк∞ДнШЄмЩА мЮСмЧЕмєШл£Мл•Љ нПђнХ®нХЬ л™®лУ† л≥ік±імЭШл£МмДЬлєДмК§лКФ м§СмХЩм†ХлґАмЭШ NHSмЧРмДЬ кіАнХ†нХШк≤М лРШмЦі л≥ік±імЭШл£МмДЬлєДмК§лКФ м§СмХЩм†ХлґА, мВђнЪМмДЬлєДмК§лКФ мІАл∞©м†ХлґАмЭШ кіАнХ† нХШмЧР лЖУмЭілКФ мЭілґДнЩФлРЬ кµђм°∞л•Љ к∞ЦмґФк≤М лРШмЧИлЛ§[5,6,13].
1990лЕД National Health Services and Social Care Act(мЭінХШ вАШ1990лЕД мї§лЃ§лЛИнЛ∞мЉАмЦіл≤ХвАЩ)мЧРмДЬлКФ кЄ∞м°імЧР м§СмХЩм†ХлґАмЧРмДЬ мІАкЄЙнХШлНШ мВђнЪМл≥імЮ• л≥імґ©кЄЙмЧђ(supplementary benefit)л•Љ мЭімЪ©нХЬ к±∞м£ЉмЛЬмД§л≥інШЄ лєДмЪ©мЭД мІАл∞©м†ХлґАмЧРк≤М мЭікіАнХШк≥†, мІАл∞©м†ХлґА мВђнЪМмДЬлєДмК§кµ≠мЭШ мЧ≠нХ†мЭД мДЬлєДмК§ м†Ьк≥µмЮРмЧРмДЬ кµђлІ§мЮРл°Ь л≥АнЩФмЛЬмЉ∞лЛ§. мЭімЧР лФ∞лЭЉ мІАл∞©м†ХлґА мВђнЪМмДЬлєДмК§кµ≠мЭШ лПМліД лІ§лЛИм†А(care manager)лКФ к∞Ьл≥Д мЭімЪ©мЮРлУ§мЭШ мЪХкµђл•Љ нММмХЕнХШмЧђ мЪХкµђ мґ©м°±мЭД мЬДнХЬ м†Бм†ИнХЬ лПМліД к≥ДнЪНмЭД м±Ем†ХнХШмЧђ нХДмЪФнХЬ мДЬлєДмК§л•Љ лѓЉк∞Д мЮРмЫРлґАлђЄмЧРмДЬ кµђлІ§нХШлКФ лПМліД лІ§лЛИмІАл®ЉнКЄ(care management)л•Љ мИШнЦЙнХШк≤М лРШмЧИлЛ§. мІАмЧ≠мВђнЪМ лВі мВђнЪМмДЬлєДмК§л°ЬлКФ м§Ск∞ДмЛЬмД§(halfway house), к±∞м£ЉмЛЬмД§л≥інШЄ(residential care), м£Љк∞Дл≥інШЄ(day care), к∞Ам†ХліЙмВђмЫРмДЬлєДмК§(home help service) лУ±мЭі мЮИлЛ§[5,6,13].
мШБкµ≠мЭШ мЭімЩА к∞ЩмЭА л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§ к∞ДмЧР мЭілґДнЩФлРЬ м≤ік≥ДлКФ нПђкіДм†БмЭік≥† нЪ®к≥Љм†БмЭЄ мДЬлєДмК§ м†Ьк≥µмЭД к∞Ал°ЬлІЙлКФ нХµмЛђм†БмЭЄ лђЄм†Ьл°Ь мІАм†БлРШмЦімЩФлЛ§[5,6,13,14]. нКєнЮИ NHSмЭШ мЭШл£МмДЬлєДмК§лКФ лђімГБмЭЄлН∞ л∞ШнХШмЧђ мІАл∞©м†ХлґАмЭШ мВђнЪМмДЬлєДмК§лКФ л≥ЄмЭЄ лґАлЛілґДмЭД лґАк≥ЉнХШк≥† мЮИк≥†, м§СмХЩм†ХлґАмЧРмДЬ мЭШл£МлєДл°Ь мЭЄнХЬ мЮђм†Х лґАлЛімЭД м§ДмЭікЄ∞ мЬДнХі мВђнЪМмДЬлєДмК§л•Љ нЖµнХі мІАл∞©м†ХлґАл°Ь мЮђм†Х лґАлЛімЭД мЭікіАмЛЬнВ§к≥† мЮИлЛ§лКФ лґИмЛ†к∞РлПД м°імЮђнХШмШАлЛ§[14]. мЭімЧР л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§ нЖµнХ©мЭД мЬДнХЬ лŪ놕мЭі мІАмЖНм†БмЬЉл°Ь мЮИмЦімЩФлЛ§[5,6,13,14]. 2000лЕД The NHS PlanмЧРмДЬ мЭШл£МмДЬлєДмК§ м§Ск∞Ь кґМнХЬмЭД Primary Care Group(PCG)мЧРмДЬ Primary Care Trust(PCT)л°Ь мЭімЦСнХШлПДл°Э нХШк≥†, мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ мЬДнХЬ лЛ®м≤ілУ§ к∞ДмЧР л≥ік±ік≥Љ л≥µмІАмДЬлєДмК§ м†Ьк≥µмЭШ к≥µмЬ†л•Љ мЬДнХШмЧђ мГИл°ЬмЪі вАШCare TrustвАЩл•Љ лІМлУ§мЧИлЛ§[13]. 2006лЕД мШБкµ≠м†ХлґАмЭШ л≥ік≥†мДЬмЭЄ Our Health, Our Care, Our SayмЧРмДЬлКФ PCTмЩА мІАл∞©м†ХлґА м∞®мЫРмЧРмДЬ мВђнЪМмДЬлєДмК§, м£ЉнГЭ, NHS мЭЉм∞®мІДл£М, мЮРмЫРліЙмВђмЩА мЮЕмЫРмІДл£МмДЬлєДмК§мЭШ м£ЉмЪФ к≥µкЄЙмЮРлУ§мЭД нПђнХ®нХЬ лЛ§лґДмХЉ лД§нКЄмЫМнБђ кµђмґХмЭД лПЕ놧нХШмШАлЛ§. 2012лЕД Health and Social Actл•Љ нЖµнХімДЬ л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§мЭШ нЖµнХ©м†БмЭЄ к±∞л≤ДлДМмК§л°Ь л≥ік±іл≥µмІАмЬДмЫРнЪМ(Health and Wellbeing Boards, HWBs)л•Љ кµђмґХнХШмШАлЛ§[15]. л≥ік±іл≥µмІАмЬДмЫРнЪМлКФ мІАмЧ≠мЭШ л≥ік±імЭШл£М міЭкіДкЄ∞кµђмЭЄ Clinical Commissioning Group(CCG)к≥Љ мІАл∞©м†ХлґАк∞А к≥µлПЩмЬЉл°Ь кµђмД±нХШлКФ кЄ∞кµђл°Ь л≥Є мЬДмЫРнЪМл•Љ нЖµнХі мІАмЧ≠м£ЉлѓЉмЭШ мЪХкµђл•Љ нММмХЕнХШлКФ нХ©лПЩм†ДлЮµ мЪХкµђмЛ§мВђл•Љ мЛ§мЛЬнХШк≥† мЭіл•Љ кЄ∞л∞ШмЬЉл°Ь нХ©лПЩл≥ік±іл≥µмІАм†ДлЮµмЭД мИШл¶љнХШмЧђ, нХ©лПЩмЬДнГБ, нЖµнХ© к≥µкЄЙ, к≥µмЬ† мШИмВ∞ лУ±мЭД мЛ§нШДнХШлКФ кЄ∞кµђмЭілЛ§[16]. мШБкµ≠мЭШ лІ®м≤імК§нД∞мЧРмДЬлКФ мШБкµ≠ мµЬміИл°Ь 2016лЕДлґАнД∞ мІАл∞©м†ХлґАмЭШ лЛ§мЦСнХЬ мЭінХікіАк≥ДмЮРл°Ь кµђмД±лРЬ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІАнЖµнХ©мЬДмЫРнЪМ(The Greater Manchester Joint Commissioning Board)к∞А м£ЉмґХмЭі лРШмЦі NHS EnglandмЧРмДЬ мІСнЦЙнХШлНШ мШИмВ∞мЭД мЭімЦСл∞ЫмХД л≥ік±іл≥µмІАнЖµнХ©мДЬлєДмК§л•Љ м†Ьк≥µнХШк≥† мЮИлКФлН∞ м£Љл™©нХ† лІМнХЬ мВђл°АмЭілЛ§[17].
л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§мЭШ мݪ놕 нЖµнХ© мВђл°Ал°ЬлКФ лЯ∞лНШ мЮРмєШкµђ м†ХмЛ†л≥ік±інМА мВђл°Ак∞А мЮИлЛ§[14]. мВђл°АмІАмЧ≠мЭЄ лЯ∞лНШ мЮРмєШкµђмЧРмДЬлКФ NHS нКЄлЯђмК§нКЄ к±ілђЉ лВімЧР NHS мݪ놕к≥Љ мІАл∞©м†ХлґА мݪ놕мЭі к≥µлПЩмЬЉл°Ь м†ХмЛ†л≥ік±інМАмЭД кµђмД±нХШмЧђ мДЬлєДмК§л•Љ м†Ьк≥µнХШк≥† мЮИмЧИлЛ§. мЭШлҐ∞лПД л≥ік±імЭШл£МлВШ мВђнЪМмДЬлєДмК§ лґАмДЬл•Љ нЖµнХЬ к≤ГмЭі мХДлЛМ м†ХмЛ†л≥ік±і лђЄм†Ь мВђл°Ал°Ь мЭШлҐ∞л∞ЫлКФлЛ§. мВђм†Хк≤∞к≥ЉмЧР лФ∞лЭЉ лПМліД м°∞м†ХмЮР(care coordinator)лКФ м†ХмЛ†к≥Љ мЭШмВђ, м†ХмЛ†к≥Љ к∞ДнШЄмВђ, л≥СмЫР мЩЄлЮШ мєШл£М, мЛЬмД§л≥інШЄ, мІБмЮ•л≥µкЈА мІАмЫР, мВђнЪМнЩЬлПЩ лУ±мЭШ к≤∞нХ©лРЬ мДЬлєДмК§ нМ®нВ§мІАл•Љ к≥ДнЪНнХШмЧђ м†Ьк≥µнХЬлЛ§. лПМліД м°∞м†ХмЮРлКФ л≥ік±імЭШл£МлВШ мІАл∞©м†ХлґА мݪ놕 лШРлКФ мІАмЧ≠мЭШ мЭЉм∞®мІДл£МмЭШмВђ(GP)к∞А лЛілЛєнХЬлЛ§. мВђл°АмІАмЧ≠ м†ХмЛ†л≥ік±інМАмЧРлКФ NHS нКЄлЯђмК§нКЄ мݪ놕 60л™Ек≥Љ мІАл∞©м†ХлґА мݪ놕 30л™ЕмЭі л∞∞мєШлРШмЦі мЮИмЬЉл©∞, мІАмЧ≠л≥Дл°Ь 1~2л™ЕмЭШ кіАл¶ђмЮР, 10мЧђл™ЕмЭШ мВђнЪМл≥µмІАмВђ, 10мЧђл™ЕмЭШ к∞ДнШЄмВђ, 1~2л™ЕмЭШ мЭШмВђ, мЮСмЧЕмєШл£МмВђ лУ± міЭ 20~30л™Е кЈЬл™®л°Ь нМАмЭі кµђмД±лРШмЦі лІ§м£Љ 10~20к±імЭШ мГИл°ЬмЪі мЭШлҐ∞ мВђл°Ал•Љ м≤Шл¶ђнХЬлЛ§к≥† нХЬлЛ§. мЭімЩА к∞ЩмЭА м†ДлђЄк∞А мІСлЛ® к∞Д нШС놕мЭД мЬДнХЬ м†ЬлПДм†Б мЮ•мєШл°Ь 2006лЕД NHS ActмЧРмДЬлКФ мІАл∞©м†ХлґАмЩА NHS мݪ놕мЭі мДЬл°ЬмЭШ мЧЕлђіл•Љ мИШнЦЙнХ† мИШ мЮИлПДл°Э нЧИмЪ©нХШк≥† мЮИмЬЉл©∞, 2014лЕД Care ActмЧРмДЬлКФ NHS мݪ놕мЭі мВђнЪМм†Б лПМліДмЧР лМАнХЬ мВђм†ХмЭД нХШк±∞лВШ, мІАл∞©м†ХлґА мݪ놕мЭі л≥ік±імЭШл£Мм†Б мєШл£МмЧР лМАнХЬ мВђм†ХмЭД нХ† мИШ мЮИлПДл°Э нЧИмЪ©нХШк≥† мЮИлЛ§.
1973лЕД к≥µк≥µлґДмХЉ мІАмґЬмЭі к∞РмЖМнХШл©імДЬ л≥ік±ік≥Љ л≥µмІА лґДмХЉмЭШ к∞ИлУ±мЭД нХік≤∞нХШкЄ∞ мЬДнХі 1975лЕД мІАл∞©лЛ®мЬДл°Ь к≥µлПЩмЮРлђЄмЬДмЫРнЪМ(Joint ConsultantsвАЩ Committee, JCC)л•Љ мД§мєШнХШмЧђ мІАл∞©м†ХлґАмЭШ мВђнЪМмДЬмЛЬмК§кµ≠к≥Љ NHS к∞ДмЧР к≥µлПЩк≥ДнЪН(joint planning)к≥Љ к≥µлПЩмЮђм†Х(joint funding)мЭД мИШл¶љнХШлПДл°Э нХШлКФ мЛЬл≤ФмВђмЧЕмЭі 15лЕДк∞Д мЛ§мЛЬлРШмЧИлЛ§. 1997лЕД мЭінЫДмЧРлКФ л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§ нЖµнХ©мЭД мІАнЦ•нХШл©∞ м£Љл†• мї§лѓЄмЕФлЛЭ(lead commissioning), нЖµнХ©к≥µкЄЙ(integrated provision)мЬЉл°Ь к≥µлПЩ нФДл°Ьм†ЭнКЄ мЪімШБмЭД мІДнЦЙнХШмШАмЬЉл©∞, Health Act 1999мЧР мЭШнХЬ нЖµнХ©мЮђм†Х(pooled fund arrangement) мИШл¶љмЭД нЖµнХі л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§ к≥µлПЩ нФДл°Ьм†ЭнКЄл•Љ мІАмЫРнХШмШАлЛ§[18].
л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§ мЧ∞к≥Д мВђмЧЕмЬЉл°Ь 2007лЕДлґАнД∞ NHS continuing healthcareл•Љ мЛЬнЦЙнХШк≥† мЮИлЛ§. мЭілКФ 18мДЄ мЭімГБмЭШ residential care facility к±∞м£ЉмЮР(л≥СмЫР м†ЬмЩЄ) м§С мЭШл£МмДЬлєДмК§ мЪХкµђк∞А мЮИлКФ мВђлЮМмЧРк≤М л≥СмЫРмЭі мХДлЛМ мІСмЭілВШ кЄ∞нГА лЛ§л•Є кЄ∞кіАмЧРмДЬ л∞ЫлКФ мДЬлєДмК§мЧР лМАнХі NHSк∞А лєДмЪ©мЭД лґАлЛінХШлКФ м†ЬлПДмЭілЛ§[13]. 2015лЕДлґАнД∞ мШБкµ≠ м†ХлґАлКФ Better Care Fundл•Љ нЖµнХі мІАмЖНм†БмЬЉл°Ь л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА мДЬлєДмК§л•Љ нЖµнХ©м†БмЬЉл°Ь м†Ьк≥µнХШлКФ лŪ놕мЭД кЄ∞мЪЄмЧђмЩФмЬЉл©∞, NHSмЩА мІАл∞©м†ХлґАк∞А нХ®кїШ мВђлЮМм§СмЛђ нЖµнХ©мДЬлєДмК§л•Љ м†Ьк≥µнХЬлЛ§лКФ л™©нСЬл•Љ мЭіл£®кЄ∞ мЬДнХЬ нШС놕мЭД к∞ХнЩФнХШлКФ лН∞ л∞Ск±∞л¶ДмЭі лРШк≥† мЮИлЛ§. 2017~18лЕДмЧРлКФ 90% мЭімГБмЭШ мІАмЧ≠мЧРмДЬ мЭі кЄ∞кЄИмЭі л≥ік±імЭШл£МмДЬлєДмК§мЩА мВђнЪМл≥µмІАмДЬлєДмК§ лґДмХЉмЭШ нШС놕мЭД к∞ХнЩФнЦИмЬЉл©∞ нЖµнХ©мДЬлєДмК§л•Љ м†Ьк≥µнХШлКФ лН∞ кЄНм†Хм†БмЭЄ мШБнЦ•мЭД лѓЄм≥§лЛ§к≥† л≥ік≥†лРШмЧИлЛ§[19].
мЭЉл≥ЄмЭШ мї§лЃ§лЛИнЛ∞мЉАмЦі л™Емє≠мЭЄ мІАмЧ≠нПђкіДмЉАмЦілКФ вАШмІАмЖНк∞АлК•нХЬ мВђнЪМл≥інЧШм†ЬлПДмЭШ нЩХл¶љмЭД лПДл™®нХШкЄ∞ мЬДнХЬ к∞ЬнШБ мґФмІДмЧР кіАнХЬ л≤Х땆(мВђнЪМл≥імЮ•к∞ЬнШБнФДл°ЬкЈЄлЮ®л≤Х, 2013)вАЩмЧРмДЬ м≤ШмЭМмЬЉл°Ь л™ЕмЛЬлРШмЧИлЛ§. мЭінЫД вАШмІАмЧ≠мЧРмДЬмЭШ мЭШл£М л∞П к∞ЬнШЄмЭШ мҐЕнХ©м†БмЭЄ нЩХл≥і міЙмІДмЧР кіАнХЬ л≤Х땆(мЭШл£Мк∞ЬнШЄ мҐЕнХ©нЩХл≥імґФмІДл≤Х, 2014)вАЩмЧРмДЬ мІАмЧ≠нПђкіДмЉАмЦімЭШ л≥ілЛ§ кµђм≤ім†БмЭЄ мЛЬнЦЙл∞©мХИмЭі лЛік≤®м°МлЛ§. л≤Х땆м†Б кЄ∞л∞ШмЭі лІИ놮лРЬ 2013-2014лЕДмЭД м†ЬлПДнЩФ мЛЬм†РмЬЉл°Ь к∞Дм£ЉнХШмЧђ кЈЄ м†ДнЫДмЭШ мВђм†ХмЭД мВінОіл≥ік≥†мЮР нХЬлЛ§.
мЭЉл≥ЄмЭШ к≥†л†єнЩФ мВђнЪМ мІДмЮЕмЛЬм†Р(7.1%, 1970)мЭА мД†мІДкµ≠лУ§ м§СмЧР к∞АмЮ• лК¶мЭА нОЄмЭімЧИмЬЉлВШ к≥†л†є мВђнЪМ(14.1%, 1994) мІДмЮЕкєМмІА к±Єл¶∞ мЛЬк∞ДмЭА к∞АмЮ• лє†л•Є нОЄмЭімЧИлЛ§[9]. мЭЉл≥ЄмЭА к≥†л†єнЩФ мВђнЪМмЧРмДЬ к≥†л†є мВђнЪМл°Ь лРШкЄ∞кєМмІА 25лЕДмЭі нХДмЪФнЦИлЛ§. мЭілКФ мЬ†лЯљкµ≠к∞АмЭЄ мШБкµ≠(45лЕД), нФДлЮСмК§(115лЕД), мК§мЫ®лНі(85лЕД), мК§нОШмЭЄ(45лЕД), нЧЭк∞Ал¶ђ(53лЕД), нПілЮАлУЬ(45лЕД)к∞А к±Єл¶∞ мЛЬк∞ДмЧР лєДнХШл©і м†Ил∞Ш мЭінХШмЭШ мИШм§АмЭімЧИлЛ§. мЭЉл≥ЄмЭШ к≥†л†єнЩФлКФ 1990лЕДлМА мЭінЫД лНФмЪ± к∞АмЖНнЩФлРШмЦі 1996мЧРлКФ EU кµ≠к∞А(28к∞Ькµ≠)мЭШ 65мДЄ мЭімГБ лЕЄмЭЄмЭЄкµђ лґДмЬ®мЭШ нПЙкЈ†к∞ТмЭЄ 14.9%л•Љ лДШмЦі 15.11% мИШм§АмЧР мЭіл•ік≤М лРШмЧИлЛ§[8]. OECD к∞АмЮЕкµ≠лУ§мЭД лєДкµР нХіл≥іл©і мЭЉл≥ЄмЭА к∞АмЮ• л®Љм†А міИк≥†л†є мВђнЪМ(super aged society)мЧР мІДмЮЕ(2005, 20.2%)нЦИмЬЉл©∞ 2004лЕД мЭінЫДл°ЬлКФ к∞АмЮ• к≥†л†єнЩФлРЬ кµ≠к∞Ал°Ь лґДл•ШлРЬлЛ§. 2008лЕД(22.1%) мЭінЫДл°ЬлКФ лЕЄмЭЄ мЭЄкµђ мИШ лєДм§СмЭі 22%л•Љ лДШлКФ мЬ†мЭЉнХЬ кµ≠к∞Ак∞А лРШмЧИмЬЉл©∞ 2013лЕДмЧРлКФ 25%л•Љ лДШмЦімД† мГБнГЬмЭілЛ§. мД†мІДкµ≠ м§СмЧРмДЬ мЬ†лЮШ мЧЖлКФ к≥†л†єнЩФ мЖНлПДмЩА мИШм§А лХМлђЄмЧР мЭЉл≥ЄмЧРмДЬлКФ к≥†л†є мЭЄкµђ лєДм§С м¶Эк∞АмЭШ лђЄм†Ьк∞А мВђнЪМм†БмЬЉл°Ь м§СмЪФнХШк≤М мЭЄмЛЭлРШк≥† мЮИлЛ§.
нХЬнОЄ 1990лЕДлМА лІРлґАнД∞ лУ±мЮ•нХЬ к≤©м∞® мВђнЪМ(ж†ЉеЈЃз§ЊдЉЪ)лЭЉлКФ нСЬнШДмЭі 2006лЕД к≤љ мВђнЪМм†БмЬЉл°Ь лІОмЭі нЪМмЮРлРШмЧИлЛ§[20]. мЭЉл≥Є лВі мВђнЪМк≤љм†Ьм†Б лґИнПЙлУ±мЭШ мЛђнЩФл•Љ лЬїнХШлКФлН∞, вАШлШР лЛ§л•Є лґДлЛ®кµ≠к∞АвАЩ, вАШнХШл•ШмВђнЪМвАЩ лУ±мЭШ лЛ§л•Є нСЬнШДлУ§лПД нХ®кїШ лУ±мЮ•нХШмШАлЛ§. м†ДмЯБ нЫД мЭЉл≥Є кµ≠лѓЉлУ§мЭі к∞ХнХШк≤М к∞Ам°МлНШ л™®лСРк∞А м§СмВ∞мЄµмЭілЭЉлКФ 1мЦµ міЭ м§Сл•Ш(дЄАеДДзЈПдЄ≠жµБ) мЭШмЛЭмЭШ лґХкіік∞А лВШнГАлВЬ к≤ГмЬЉл°Ь мЭінХілРШмЧИлЛ§. к≤©м∞® мВђнЪМлКФ 1990лЕДлМА нЫДл∞ШлґАнД∞ 2000лЕДлМА м§Сл∞ШкєМмІА лМАлМАм†БмЬЉл°Ь лЛ®нЦЙлРЬ м†Хл¶ђ нХік≥†мЩА лЕЄлПЩ мЛЬмЮ• мЬ†мЧ∞нЩФ м†Хм±ЕмЧР лФ∞лЭЉ л∞ЬмГЭнХЬ к≤ГмЬЉл°Ь мХМ놧솪 мЮИлЛ§[21].
лє†л•Є мЖНлПДл°Ь міИк≥†л†є мВђнЪМмЧР мІДмЮЕнХШл©імДЬ нХ®кїШ мІДнЦЙлРЬ к≤љм†Ьм†Б мЦСкЈєнЩФлКФ лЕЄмЭЄ лєИк≥§мЭШ лђЄм†Ьл•Љ лґИлЯђмЩФлЛ§. NHK(2014)мЧРмДЬ л∞©мШБлРЬ лЕЄнЫД нММмВ∞(п§іеЊМз†ізФ£)мЭілЭЉлКФ лЛ§нБРл©ШнД∞л¶ђлКФ мЭЉл≥Є лЕЄмЭЄлУ§мЭШ к≥§кґБнХЬ мГЭнЩЬмГБмЭД мЧђмІАмЧЖмЭі лУЬлЯђлВі мВђнЪМм†Б нММмЮ•мЭД мЭЉмЬЉмЉ∞лЛ§[22]. лЛ§нБРл©ШнД∞л¶ђмЧР мЖМк∞ЬлРЬ лМАлґАлґДмЭШ лЕЄмЭЄлУ§мЭА м†КмЭА мЛЬм†И мЧімЛђнЮИ лЕЄлПЩнХШл©∞ мВімХДмЩФлЛ§. кЈЄлЯђлВШ лЕЄлЕДмЧР лУ§мЦімДЬлКФ мЖМлУЭ к∞РмЖМмЩА нХ®кїШ мЭШл£МмЩА лПМліДмЧР лУЬлКФ лєДмЪ© лХМлђЄмЧР нММмВ∞мЭШ мЬДкЄ∞мЧР лВіл™∞л¶ђлКФ м≤ШмІАк∞А лРШк≥† лІРмХШлЛ§. нХік≤∞м±ЕмЭД м∞ЊлКФ к≥Љм†ХмЧРмДЬ л©ФмЭімІА нХЩмЫР лМАнХЩмЭШ к∞АмЩАмЭі к∞АмУ∞мЪФмЛЬ кµРмИШлКФ мЭШл£МмЩА лПМліД мДЬлєДмК§ к∞ЬмД†мЭД нЖµнХЬ лЕЄнЫД нММмВ∞ мШИл∞©мЭД нХік≤∞м±ЕмЬЉл°Ь м†ЬмЛЬнЦИлЛ§. лЕЄлЕДмЄµмЭі мЖМлУЭ лґАм°± лХМлђЄмЧР л≥СмЫРмЧР к∞АмІА л™їнХШк±∞лВШ лПМліД мДЬлєДмК§л•Љ л∞ЫмІА л™їнХШл©і м¶ЭмГБмЭі мХЕнЩФлРШмЦі мВђнЪМм†Б лєДмЪ©мЭі мґФк∞Ал°Ь л∞ЬмГЭнХШкЄ∞ лХМлђЄмЭілЛ§.
лПЩмХДмЛЬмХДмЭШ мЩЄнЩШмЬДкЄ∞ мЭінЫД мІСкґМнХЬ мЮРлѓЉлЛємЭШ к≥†мЭім¶ИлѓЄ м†ХлґА(2001-2005)лКФ мЮ•кЄ∞лґИнЩ©мЭД нГИнФЉнХШкЄ∞ мЬДнХі лМАлМАм†БмЭЄ к≤љм†Ь к∞ЬнШБ м°∞мєШл•Љ лЛ®нЦЙнХЬлЛ§. кЄ∞мЧЕ кЈЬм†Ь мЩДнЩФ м°∞мєШ, лЕЄлПЩ мЛЬмЮ• мЬ†мЧ∞нЩФ м†Хм±Е, к≥µк≥µлґАлђЄ лѓЉмШБнЩФ лУ± мЛ†мЮРмЬ†м£ЉмЭШ м†Хм±ЕмЭД к∞ХнХШк≤М л∞АмЦі лґАм≥§лЛ§[23]. кЈЄ к≤∞к≥Љк∞А к≤љм†Ь нЪМмГЭмЧР лПДмЫАмЭі лРШмЧИлЛ§лКФ нПЙк∞АлПД мЮИмІАлІМ, мВђнЪМк≤љм†Ьм†Б мЦСкЈєнЩФл•Љ міИлЮШнЦИлЛ§лКФ лєДнМРмЧР мІБл©інХШмШАлЛ§. к≥†мЭім¶ИлѓЄ м†ХлґАмЛЬм†И лИДм†БлРЬ лґИнПЙлУ±мЧР лМАнХЬ мВђнЪМм†Б лґИлІМмЭД мЮ†мЮђмЪ∞кЄ∞ мЬДнХі к∞ЩмЭА лЛє мґЬмЛ† нЫДмЮД міЭл¶ђлУ§лПД(нЫДмњ†лЛ§ мХЉмК§мШ§, мХДмЖМ лЛ§л°Ь) к≤©м∞® мВђнЪМ нХімЖМ л∞©мХИмЭД м†БкЈєм†БмЬЉл°Ь м†ЬмЛЬнХШмШАмЬЉл©∞ 2008лЕД мДЄк≥Д кЄИмЬµмЬДкЄ∞ лХМл•Љ к±∞мєШл©∞ лґИнПЙлУ± нХімЖМл•Љ мЬДнХЬ мЛЬлПДк∞А мІАмЖНлРШмЧИлЛ§. мЭінЫД лѓЉм£ЉлЛє м†ХлґАлКФ вАШмљШнБђл¶ђнКЄмЧРмДЬ мВђлЮМмЬЉл°ЬвАЩлЭЉлКФ кµђнШЄл•Љ нЖµнХі л≥µмІАмЭШ лМАнП≠ нЩХлМАл•Љ м£ЉмЮ•нХШл©∞ мІСкґМ(2009)нХШк≤М лРШмЧИлЛ§. міЭ 480к∞ЬмЭШ мЭШмДЭ м§С 308к∞Ьл•Љ мЦїмЬЉл©∞ к±∞лСФ лѓЉм£ЉлЛємЭШ мХХлПДм†Б мКєл¶ђлКФ мЮРлѓЉлЛємЭШ мЭЉлЛє мІАл∞∞ м≤ім†Ьл•Љ 54лЕД лІМмЧР лґХкіімЛЬмЉ∞лЛ§. м¶ЭмДЄ мЧЖлКФ л≥µмІА нЩХлМАл•Љ лВімДЄмЫ†мІАлІМ мЮђм†Х лґАм°±мЬЉл°Ь мЦЉлІИ лРШмІА мХКмХД мЧђл°†мЧР лґИл¶ђнХЬ мЖМлєДмДЄ мЭЄмГБмЭД к±∞л°†нХШк≤М лРШмЧИлЛ§[24]. лѓЉм£ЉлЛє лЕЄлЛ§ м†ХлґАлКФ 2012лЕД міИ мВђнЪМл≥імЮ• л∞П мДЄм†Ь мҐЕнХ©к∞ЬнШБл∞©мХИмЭД л∞ЬнСЬнХШл©імДЬ мЖМлєДмДЄ мЭЄмГБмЭД нЖµнХЬ л≥µмІА нЩХмґ©мЭШ кµђм≤ім†Б л∞©мХИмЭД м†ЬмЛЬнХШмШАлЛ§. мЭіл•Љ л∞ФнГХмЬЉл°Ь лѓЉм£ЉлЛємЭА мЮРлѓЉлЛє, к≥µл™ЕлЛємЭШ мЪФкµђл•Љ мИШмЪ©нХШл©імДЬ нШСм°∞л•Љ мЦїмЦі л≥µмІАмЮђмЫРлІИ놮мЭД мЬДнХЬ мВђнЪМл≥імЮ• л∞П мДЄм†ЬмҐЕнХ©к∞ЬнШБ кіА놮 8к∞Ь л≤ХмХИмЭД нЖµк≥Љ(2012) мЛЬмЉ∞лЛ§. мЖМлєДмДЄл•Љ 2014лЕДмЧР 8%, 2015лЕДмЧР 10%л°Ь мЭЄмГБнХШлКФ лВімЪ©мЭі лЛікЄі л≤ХмХИмЭілЛ§. к≤∞кµ≠ кЈЄнХі лІР м§СмЭШмЫР мД†к±∞мЧРмДЬ лѓЉм£ЉлЛємЭА нЫДмњ†мЛЬлІИ мЫРм†ДмВђк≥† м≤Шл¶ђ лѓЄмИЩ, лѓЄкµ∞кЄ∞мІА мЭім†Д лђЄм†Ь, мЖМлєДмДЄ мЭЄмГБ лУ±мЬЉл°Ь мД†к±∞мЧРмДЬ нМ®л∞∞нХШк≥† мЮРлѓЉлЛє мХДл≤† м†ХлґАк∞А м†ХкґМмЭД мЮ°мХШлЛ§(2012).
мВђнЪМл≥імЮ•к∞ЬнШБнФДл°ЬкЈЄлЮ®л≤Х(2013) м†Ьм†Х мЭім†ДмЧР мЭілѓЄ лѓЉк∞ДмЧРмДЬ мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ мЫРнШХмЭілЭЉк≥† нХ† мИШ мЮИлКФ мЛЬлПДк∞А мЭШл£Мк≥ДмЩА л≥µмІАк≥Д л™®лСРмЧРмДЬ мЮИмЧИлЛ§[25]. мЭШл£Мк≥Д мЛЬлПДл°ЬлКФ нЮИл°ЬмЛЬлІИнШД к≥µл¶љ лѓЄмЄ†кЄ∞мҐЕнХ©л≥СмЫР мХЉлІИл™®нЖ† лЕЄл≥іл£® мЫРмЮ•мЭі м£ЉлПДнЦИлНШ вАШмЩАл≥С мГЭнЩЬ м†Ьл°Ь мЮСм†ДвАЩ(1970лЕДлМА)к≥Љ мШ§лЕЄлѓЄмєШмЛЬ мЭШмВђнЪМмЭШ мЭШл£М¬Јл≥µмІА¬Јк∞ЬнШЄ мЧ∞к≥ДмВђмЧЕ(1990лЕДлМА), кЈЄл¶ђк≥† лѓЉк∞Дл≥СмЫР м§СмЛђмЭШ мЮРмЧ∞м†БмЬЉл°Ь л∞ЬлЛђлРЬ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА л≥µнХ©м≤і(1990лЕДлМА) лУ±мЭі кЈЄк≤ГмЭілЛ§. л≥µмІАк≥Д мЛЬлПДл°ЬлКФ м§См¶Э лЕЄмЭЄ мЪФмЦСмЛЬмД§мЭЄ нКєл≥ДмЦСнШЄлЕЄмЭЄнЩИ к∞ЬмД§мЭД нЖµнХЬ л≥ік±і¬Јл≥µмІА лД§нКЄмЫМнБђ нЩЬлПЩ(1990лЕДлМА)мЭД лУ§ мИШ мЮИлЛ§.
мІАмЧ≠нПђкіДмЉАмЦік∞А м†ЬлПДнЩФмЭШ к≤љл°ЬмЧР лУ§мЦімДЬкЄ∞ мЛЬмЮСнХЬ мЛЬм†РмЭА 2003лЕДмЬЉл°Ь нЫДмГЭлЕЄлПЩмД± лЕЄк±ікµ≠мЮ•(иАБеїЇе±АйХЈ)мЭШ мВђм†Б к≤АнЖ†нЪМмЭЄ к≥†л†ємЮР к∞ЬнШЄ мЧ∞кµђнЪМмЭШ л≥ік≥†мДЬмЧРмДЬ м≤ШмЭМ к±∞л°†лРШмЧИлЛ§[25]. кЈЄ мЭінЫД к≥†мЭім¶ИлѓЄ м†ХлґАмЧРмДЬлКФ мЧДк≤©нХЬ мВђнЪМл≥імЮ•лєД мЦµм†Ьм†Хм±Е лХМлђЄмЧР лєЫмЭД л≥імІА л™їнЦИлЛ§. лєДл°ЬмЖМ 2009лЕД л≥µмІАнЩХлМА кЄ∞м°∞л•Љ к∞АмІД лѓЉм£ЉлЛє м†ХкґМмЭі лУ§мЦімДЬл©імДЬлґАнД∞ мЮђлЕЉмЭШк∞А мЭіл£®мЦім°МлЛ§. лѓЉк∞Дм°∞мІБмЭімІАлІМ нЫДмГЭмД± лЕЄк±ікµ≠ лЛілЛємЮРк∞А мІАмЖНм†БмЬЉл°Ь м∞ЄмЧђнХШлКФ мІАмЧ≠нПђкіДмЉАмЦімЧ∞кµђнЪМмЭШ л≥ік≥†мДЬ(2009)мЧРмДЬ мІАмЧ≠нПђкіДмЉАмЦімЛЬмК§нЕЬмЭілЭЉлКФ мЪ©мЦік∞А лУ±мЮ•нХЬ лТ§л°Ь лЛ§мЛЬ м£Љл™©л∞ЫкЄ∞ мЛЬмЮСнЦИлЛ§. 2012лЕД міИ лЕЄлЛ§ м†ХлґАк∞А лВілЖУмЭА мВђнЪМ л≥імЮ• л∞П мДЄм†Ь мҐЕнХ© к∞ЬнШБ л∞©мХИмЧРмДЬ мІАмЧ≠нПђкіДмЉАмЦімЛЬмК§нЕЬ кµђмґХмЭі мЦЄкЄЙлРШмЧИлЛ§. 2012лЕД 6мЫФ нЖµк≥ЉлРШк≥† 8мЫФ л∞ЬнЪ®лРЬ мВђнЪМл≥імЮ• л∞П мДЄм†Ь мҐЕнХ© к∞ЬнШБ кіА놮 8к∞Ь л≤ХмХИ м§С нХШлВШмЭЄ мВђнЪМл≥імЮ•м†ЬлПДк∞ЬнШБмґФмІДл≤ХмЧР лФ∞лЭЉ лЕЄлЛ§ м†ХлґА лІРкЄ∞мЧР мВђнЪМл≥імЮ•м†ЬлПДк∞ЬнШБкµ≠лѓЉнЪМмЭШ(мЭінХШ кµ≠лѓЉнЪМмЭШ)к∞А мД§мєШлРШмЧИлЛ§(2012лЕД 11мЫФ). мЮРлѓЉлЛємЭШ мХДл≤† м†ХлґАл°Ь м†ХкґМкµРм≤і(2012лЕД 12мЫФ)к∞А мЭіл§ДмІД нЫДмЧР кіА놮 м†ДлђЄк∞АлУ§л°Ь кµђмД±лРЬ кµ≠лѓЉнЪМмЭШлКФ мІАмЧ≠нПђкіДмЉАмЦімЛЬмК§нЕЬк≥Љ мЭШл£Мм≤ік≥ДмЩА мЧ∞к≥Дл•Љ к∞Хм°∞нХЬ л≥ік≥†мДЬл•Љ л∞ЬнСЬнЦИлЛ§(2013лЕД 8мЫФ). кµ≠лѓЉнЪМмЭШ л≥ік≥†мДЬл•Љ м§АмЪ©нХШмЧђ 2013лЕД 12мЫФ мІАмЖНк∞АлК•нХЬ мВђнЪМл≥інЧШм†ЬлПДмЭШ нЩХл¶љмЭД лПДл™®нХШкЄ∞ мЬДнХЬ к∞ЬнШБ мґФмІДмЧР кіАнХЬ л≤Х땆(мВђнЪМл≥імЮ•к∞ЬнШБнФДл°ЬкЈЄлЮ®л≤Х)мЭі м†Ьм†ХлРШмЧИмЬЉл©∞ мІАмЧ≠нПђкіДмЉАмЦімЛЬмК§нЕЬмЭШ л≤Хм†Б м†ХмЭШк∞А м≤ШмЭМмЬЉл°Ь мЭіл£®мЦім°МлЛ§. л≤ХмХИ лВімЪ©мЧРлКФ лʕ놕л≥Д лґАлЛімЧР лФ∞л•Є нЩШмЮРлґАлЛі м¶Эк∞А л∞П кЄЙмЧђ мІАмґЬ мЦµм†Ь, мВђнЪМ л≥імЮ•мЧРмДЬ к∞Ам°±лУ§мЭШ мЮРм°∞мЩА мЮРл¶љмЭД к∞Хм°∞нХШлКФ лВімЪ©мЭі лЛік≤® мЮИмЦі м†Дл∞Шм†Б л≥імЮ•мД± нЩХл≥імЧР нХЬк≥Дк∞А мЮИмЭД к≤ГмЬЉл°Ь л≥імЭЄлЛ§[26]. мЭінЫД мЭШл£МмЭШ кЄ∞лК•лґДнЩФ л∞П мЧ∞к≥Д, мЮђнГЭмЭШл£М л∞П мЮђнГЭк∞ЬнШЄмЭШ мґФмІДмЭШ лВімЪ©мЭі лЛікЄі мЭШл£Мк∞ЬнШЄмҐЕнХ©нЩХл≥імґФмІДл≤Х(2014)мЭі м†Ьм†ХлРШмЧИлЛ§.
нХЬнОЄ мХДл≤† м†ХлґАк∞А мІСкґМ міИкЄ∞ л∞ЭнЮМ нХµмЛђ м†Хм±ЕмЭЄ мХДл≤†лЕЄлѓємК§(2012) лХМлђЄмЧР м†ЬнХЬм†БмЭімІАлІМ мЭШл£М¬Јк∞ЬнШЄ¬Јк±ік∞Х кіА놮 мДЬлєДмК§ мВ∞мЧЕмЭШ мЛЬмЮ•нЩФл•Љ мґФкµђнХЬлЛ§лКФ лєДнМРмЭД л∞ЫмХШмЧИлЛ§. кЈЄлЯђлВШ мЭінЫД к≤љкЄ∞нЪМл≥µмЭШ нЪ®к≥Љл•Љ к∞ЬмД†нХШк≥†мЮР м§АлєДнХЬ мЛ†(жЦ∞) мХДл≤†лЕЄлѓємК§мЭЄ вАШ1мЦµ міЭ нЩЬмХљ нФМлЮЬ(кµ≠лВі мГЭмВ∞ нЩХлМА, мґЬмВ∞땆 к∞ЬмД†, мІИл≥С к∞ДнШЄл°Ь мЭЄнХЬ мЭімІБ м†Ьл°Ь, 2016)вАЩмЭД нЖµнХі м†Дл∞Шм†Б л≥µмІА нЩХлМАл°Ь кЄ∞м°∞л•Љ мЮђмД§м†ХнХШмШАлЛ§. лЛ§лІМ, 2м∞®л°АмЧР к±Єм≥Р мЭіл§ДмІД мЖМлєДмДЄ мЭЄмГБ(8%, 2014; 10% 2019)мЬЉл°Ь нЩХл≥ілРЬ мЮђм†ХмЭД мЛ§м†Ь л≥µмІА нЩХлМАмЧР нИђмЧђнХ†мІА мЧђлґАлКФ мІАмЉЬліРмХЉ нХ† лМАл™©мЭілЛ§.
мІАмЧ≠нПђкіДмЉАмЦі кіА놮 м£ЉмЪФ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІАкЄ∞кіАмЬЉл°ЬлКФ кЄЙмД±кЄ∞ л≥СмЫР, нЪМл≥µкЄ∞ л≥СмЫР, мЭШл£МнШХ мЪФмЦСл≥СмЫР, к∞ЬнШЄмЪФмЦСнШХ мЭШл£МмЛЬмД§(к∞ЬнШЄнШХ мЪФмЦСл≥СмЫР), к∞ЬнШЄлЕЄмЭЄл≥ік±імЛЬмД§, к∞ЬнШЄлЕЄмЭЄл≥µмІАмЛЬмД§(нКєл≥ДмЦСнШЄлЕЄмЭЄнЩИ), к∞ЬнШЄмЭШл£МмЫР лУ±мЭі мЮИлЛ§[25]. мЭілУ§ кЄ∞кіАмЭШ к∞ЬмД§мЭі л≤Хм†БмЬЉл°Ь м†ХмЭШлРЬ к≤ГмЭА к∞ЬнШЄмЭШл£МмЫРмЭД м†ЬмЩЄнХШк≥†лКФ к∞ЬнШЄл≥інЧШм†ЬлПД(2000лЕД) мЛЬнЦЙ м†ДнЫДмЭілЛ§[27-30]. к∞Б кЄ∞кіАмЭШ м∞љмД§мЧ∞лПДмЩА кЈЉк±∞ л≤ХмЭД мВінОіл≥іл©і к∞ЬнШЄлЕЄмЭЄл≥µмІАмЛЬмД§(нКєл≥ДлЕЄмЭЄнЩИ)мЭА 1963лЕД лЕЄмЭЄл≥µмІАл≤Х, к∞ЬнШЄлЕЄмЭЄл≥ік±імЛЬмД§мЭА 1988лЕД лЕЄмЭЄл≥ік±іл≤Х(мЭінЫД к∞ЬнШЄл≥інЧШл≤ХмЬЉл°Ь кЈЉк±∞ л≤Х м†ДнЩШлР®), мЪФмЦСнШХ л≥СмГБкµ∞мЭА 1993лЕД мЭШл£Мл≤Х(2001лЕД мЭШл£Мл≤ХмЧР мЪФмЦСл≥СмГБ м∞љмД§), к∞ЬнШЄмЪФмЦСнШХ мЭШл£МмЛЬмД§мЭА 2000лЕД к∞ЬнШЄл≥інЧШл≤Х, нЪМл≥µкЄ∞л≥СмЫРмЭА 2000лЕД мЭШл£Мл≤Х к∞Ьм†ХмЬЉл°Ь м∞љмД§лРШмЧИлЛ§. к∞ЬнШЄмЭШл£МмЫРмЭА к∞АмЮ• мµЬкЈЉмЭЄ 2018лЕДмЧР к∞ЬнШЄл≥інЧШл≤Х к∞Ьм†ХмЬЉл°Ь м∞љмД§лРШмЧИлЛ§.
мЭілУ§ кЄ∞кіАлУ§мЭА нБђк≤М мЭШл£Мл≤ХмЧР кЈЉк±∞нХімДЬ мЭШл£М мДЬлєДмК§л•Љ м†Ьк≥µнХШлКФ мЭШл£М кЄ∞кіАк≥Љ к∞ЬнШЄ л≥інЧШл≤ХмЧР кЈЉк±∞нХімДЬ к∞ЬнШЄ мДЬлєДмК§л•Љ м†Ьк≥µнХШлКФ л≥ік±іл≥µмІАмЛЬмД§л°Ь лґДл•ШлРШлВШ, мЭШл£МнШХ мЪФмЦСл≥СмЫР, к∞ЬнШЄмЪФмЦСнШХ мЭШл£МмЛЬмД§(к∞ЬнШЄнШХ мЪФмЦСл≥СмЫР), к∞ЬнШЄлЕЄмЭЄл≥ік±імЛЬмД§, к∞ЬнШЄлЕЄмЭЄл≥µмІАмЛЬмД§(нКєл≥ДмЦСнШЄ лЕЄмЭЄнЩИ), к∞ЬнШЄмЭШл£МмЫР лУ±мЭА мЛ§м†Ьл°Ь мЭШл£МмЩА к∞ЬнШЄмДЬлєДмК§л•Љ л≥µнХ©м†БмЬЉл°Ь м†Ьк≥µнХШлКФ мЮРнГЭк≥Љ мЭШл£М кЄ∞кіА к∞ДмЭШ м§Ск∞ДмЛЬмД§(мЭінЫД вАШм§Ск∞ДмЛЬмД§вАЩ)мЭілЛ§. 2014лЕД мІАмЧ≠нПђкіДмЉАмЦімЧ∞кµђнЪМ л≥ік≥†мДЬмЧРмДЬлКФ вАШмІАмЫР¬ЈмДЬлєДмК§л•Љ л∞ЫлКФ мЮ•мЖМвАЩл•Љ мЮРнГЭ, мЭШл£МкЄ∞кіА, мЮРнГЭк≥Љ мЭШл£МкЄ∞кіАмЭШ м§Ск∞ДмЛЬмД§ 3к∞АмІАл°Ь лґДл•ШнХШл©імДЬ к∞ЬнШЄмЪФмЦСнШХ мЭШл£МмЛЬмД§к≥Љ к∞ЬнШЄлЕЄмЭЄл≥µмІАмЛЬмД§(нКєл≥ДмЦСнШЄлЕЄмЭЄнЩИ)мЭД вАШм§СлПД лМАмГБмЮРл•Љ мЬДнХЬ к±∞м£ЉмІАвАЩл°Ь л≤Фм£ЉнЩФнЦИлЛ§[25].
мЭШл£МнШХ мЪФмЦСл≥СмЫРк≥Љ к∞ЬнШЄнШХ мЪФмЦСл≥СмЫР(к∞ЬнШЄмЪФмЦСнШХ мЭШл£МмЛЬмД§)мЭА мЮ•кЄ∞мЪФмЦСмЭД нХДмЪФл°Ь нХШлКФ нЩШмЮРл•Љ мЮЕмЫРмЛЬнВ§лКФ кЄ∞кіАмЭілЭЉлКФ л©імЧРмДЬ лПЩмЭЉнХШлВШ, мЭШл£МнШХ мЪФмЦСл≥СмЫРмЭА к∞ДнШЄ мІБмЫРк≥Љ к∞ЬнШЄ мІБмЫРмЭШ л∞∞мєШк∞А к∞ЬнШЄмЪФмЦСнШХ мЭШл£МмЛЬмД§л≥ілЛ§ мЧДк≤©нХШлЛ§[29]. мЪФмЦСл≥СмГБмЭШ мЭЉлґАмЧР лМАнХімДЬлКФ л≥СмЫРмЭілВШ мІДл£МмЖМк∞А к∞ЬмД§нХШк±∞лВШ л≥µмІАмЛЬмД§мЧРмДЬ к∞ЬмД§нХ† мИШ мЮИк≥†, мЮ•кЄ∞к∞ДмЧР к±Єм≥Р мЪФмЦСмЭД нХДмЪФл°Ь нХШлКФ мЪФк∞ЬнШЄмЮРмЧРк≤М мЭШнХЩм†Б кіАл¶ђлВШ к∞ЬнШЄ мДЬлєДмК§л•Љ м†Ьк≥µнХШлКФ к≤љмЪ∞ к∞ЬнШЄл≥інЧШл≤ХмЧРмДЬ м†ХмЭШнХШлКФ к∞ЬнШЄмЪФмЦСнШХ мЭШл£МмЛЬмД§л°Ь мКємЭЄл∞Ык≤М лРЬлЛ§. к∞ЬнШЄлЕЄмЭЄл≥ік±імЛЬмД§мЭА мЪФк∞ЬнШЄмЮРмЭіл©імДЬ нЗімЫР нЫД мЛ†м≤ікЄ∞лК•мЭШ мЬ†мІА л∞П нЪМл≥µк≥Љ нХ®кїШ мЮРнГЭл≥µкЈАл•Љ мЬДнХЬ мІАмЫРмЭі нХДмЪФнХЬ мВђлЮМмЧР лМАнХі мЭШл£Мм†Б кіАл¶ђ нХШмЧРмДЬ к∞ЬнШЄмЩА кЄ∞лК•нЫИ놮мЭД мИШнЦЙнХШкЄ∞ мЬДнХШмЧђ мµЬмЮ• 6к∞ЬмЫФкєМмІА л®Єлђіл•Љ мИШ мЮИлКФ мЮЕмЖМмЛЬмД§мЭілЛ§. мЭі мЛЬмД§мЧРмДЬ лЕЄмЭЄнЩШмЮРлКФ к∞ДнШЄмВђмЩА лђЉл¶ђ¬ЈмЮСмЧЕмєШл£МмВђл°ЬлґАнД∞ мЭШл£Мм†Б кіАл¶ђмЩА нЫИ놮мЭД л∞ЫмЭД мИШ мЮИлЛ§[25]. к∞ЬнШЄлЕЄмЭЄл≥µмІАмЛЬмД§(нКєл≥ДмЦСнШЄлЕЄмЭЄнЩИ)мЭА мЪФк∞ЬнШЄ к≥†л†ємЮРмЧР лМАнХі мЮЕмЪХ, л∞∞мД§, мЛЭмВђ лУ±мЭШ к∞ЬнШЄмЩА мЭЉмГБмГЭнЩЬ л∞П кЄ∞лК•нЫИ놮, к±ік∞ХкіАл¶ђл•Љ мИШнЦЙнХШлКФ к≥≥мЬЉл°Ь мЭШмВђ, к∞ДнШЄмВђ, лђЉл¶ђмєШл£МмВђмЭШ л∞∞мєШк∞А нХДмИШм†БмЭілЛ§[25]. к≤∞к≥Љм†БмЬЉл°Ь мЭілУ§ м§Ск∞ДмЛЬмД§лУ§мЭА мЭШл£МмЩА к∞ЬнШЄмДЬлєДмК§ лєДмЬ®мЧР м∞®мЭілКФ м°імЮђнХШлВШ л™®лУ† кЄ∞кіАмЧРмДЬ мЭШл£Мл≥ік±іл≥µмІА мДЬлєДмК§л•Љ л≥µнХ©м†БмЬЉл°Ь м†Ьк≥µнХШк≥† мЮИлКФ к≤ГмЭілЛ§.
нКєнЮИ, 2018лЕД к∞ЬнШЄмЭШл£МмЫРмЭШ м∞љмД§мЭА л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА мДЬлєДмК§к∞А нЖµнХ©лРШмЦі м†Ьк≥µлРШлКФ мµЬкЈЉ мґФмДЄл•Љ мД†л™ЕмЭі л≥імЧђм£Љк≥† мЮИлЛ§[28-30]. к∞ЬнШЄмЭШл£МмЫРмЭА к≥†л†єнЩФ мґФмДЄмЧР лФ∞лЭЉ мЪФмЦСл≥СмЫРмЧРмДЬ нЩШмЮРмЭШ нПЙкЈ†мЮЕмЫРмЭЉмИШк∞А кЄЄмЦімІАк≥† мЭШл£М¬Јк∞ЬнШЄ мДЬлєДмК§мЭШ нХДмЪФлПДк∞А лЖТмХДмІАлКФ нШДмГБмЧР лМАм≤ШнХШкЄ∞ мЬДнХі мЮ•кЄ∞нЩФлРЬ мЪФмЦСмГЭнЩЬ м§С к∞ЬмЭЄ мВђмГЭнЩЬк≥Љ мІАмЧ≠мВђнЪМмЩА к∞Ам°±к≥ЉмЭШ мЫРнЩЬнХЬ кµРл•Шк∞А к∞АлК•нХШлПДл°Э вАШм£Љк±∞вАЩмЭШ кЄ∞лК•мЭД к∞ХнЩФнХ®к≥Љ лПЩмЛЬмЧР мШБмЦСмЭілВШ к∞ЭлЛі л∞∞мґЬ лУ± мЭЉмГБ мГЭнЩЬмЧР нХДмЪФнХЬ мЭШл£Мм†Б кіАл¶ђмЩА к∞ЬнШЄл•Љ л∞ЫмЭД мИШ мЮИлКФ кЄ∞кіАмЬЉл°Ь кЄ∞м°імЭШ к∞ЬнШЄмЪФмЦСнШХ мЭШл£М мЛЬмД§к≥Љ к∞ЬнШЄлЕЄмЭЄл≥ік±імЛЬмД§мЭШ м§Ск∞Д нШХнГЬлЭЉк≥† л≥Љ мИШ мЮИлЛ§. кµ≠к∞АмЧРмДЬлКФ к∞ЬнШЄмЭШл£МмЫРмЭШ м∞љмД§к≥Љ нХ®кїШ к∞ЬнШЄмЪФмЦСнШХ мЭШл£МмЛЬмД§мЭА лЛ®к≥Дм†БмЬЉл°Ь нПРмЗДнХ† мШИм†ХмЭілЛ§. нХЬнОЄ, мЭілУ§ кЄ∞кіА к∞ДмЭШ мЧ∞к≥Дл•Љ лПЕ놧нХШкЄ∞ мЬДнХі кµ≠к∞А м∞®мЫРмЧРмДЬлКФ мІАмЧ≠ нСЬм§А мЉАмЦі мІАмє®(critical pathway) м†ЬлПДл•Љ лСРк≥† мЮИк≥†, лПДлПДлґАнШД мЮРм≤ім†БмЬЉл°Ь мІАмЧ≠нПђкіДмЉАмЦінЪМмЭШм≤іл•Љ м°∞мД±нХШлКФ лУ±мЭШ лŪ놕мЭД кЄ∞мЪЄмЭік≥† мЮИлЛ§.
лШР нХШлВШмЭШ нЭРл¶ДмЬЉл°ЬлКФ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА л≥µнХ©м≤і(мЭінХШ вАШл≥µнХ©м≤івАЩ) нШХмД±мЭД лУ§ мИШ мЮИлЛ§. л≥µнХ©м≤іл•Љ гАМл™®м≤і л≤ХмЭЄмЭі лЛ®лПЕ, лШРлКФ кіА놮¬Јк≥ДмЧі л≤ХмЭЄк≥Љ нХ®кїШ, мЭШл£МмЛЬмД§(л≥СмЫР¬ЈмІДл£МмЖМ)к≥Љ лЛ§л•Є л≥ік±і¬Јл≥µмІА мЛЬмД§мЭД к∞ЬмД§нХШлКФ к≤ГгАН мЬЉл°Ь м†ХмЭШнХШк≥†, нКєнЮИ мЭШл£Мл≤ХмЭЄ, к≥µмЭµл≤ХмЭЄ, нХЩкµРл≤ХмЭЄк≥Љ нЪМмВђ(мЭімГБ нШСмЭШмЭШ лѓЉк∞Д л≤ХмЭЄ), кЈЄл¶ђк≥† мВђнЪМл≥інЧШ кіАк≥ДлЛ®м≤імЭШ л≥СмЫР м≤імЭЄмЭД м°∞мВђнХЬ к≤∞к≥Љ л≥СмЫР л≥µнХ©м≤імЭШ лєДм§СмЭі 1980лЕДлМАмЧР м¶Эк∞АнХШмШАлЛ§[31,33]. 1988лЕДмЧР мЭілѓЄ нШСмЭШмЭШ лѓЉк∞Д л≥СмЫР м≤імЭЄмЭШ л≥СмГБ мИШ м†РмЬ†мЬ®мЭА 29.5%, мВђнЪМл≥інЧШкіАк≥Д лЛ®м≤іл•Љ нПђнХ®нХЬ кіСмЭШмЭШ лѓЉк∞Д л≥СмЫР м≤імЭЄмЭШ л≥СмГБ мИШ м†РмЬ†мЬ®мЭА 32.3%мЧР мЭіл•ік≥† мЮИлЛ§. лЛ®, мЭШл£М л≤ХмЭЄ нПЙкЈ†мЭШ л≥СмЫР мЖМмЮђлПДлПДлґАнШД мИШлКФ 2~3к∞Ьл°Ь м£Љл°Ь мІАмЧ≠ лВімЧРмДЬ л≥СмЫР м≤імЭЄмЭД кµђмД±нХШк≥† мЮИлЛ§. 1980лЕДлМА м£Љл°Ь лМАнХЩл≥СмЫРмЭД м§СмЛђмЬЉл°Ь мЭШл£М кЄ∞кіАлБЉл¶ђ мЧ∞к≥Д¬ЈнЖµнХ©нХШлКФ л≥СмЫР л≥µнХ©м≤ік∞А лѓЉк∞Д мШБмЧ≠мЧРмДЬ мЮРмЧ∞мК§лЯљк≤М мД±мЮ•нХШмШАлЛ§к∞А мЭінЫД л≥СмГБ кЈЬм†ЬмЧР мЭШнХі л≥СмЫР мЛ†мД§мЭі мֳ놧мЫМмІАл©імДЬ мЭШл£М л≥µнХ©м≤і м¶Эк∞АлКФ м£Љмґ§нХім°МлЛ§,
1996лЕДмЧРлКФ лѓЉк∞Д л≥СмЫР м≤імЭЄмЭД л™®м≤іл°Ь нХШлКФ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА л≥µнХ©м≤імЭШ нЩЬмД±нЩФл°Ь мІДнЦЙлРШмЧИлЛ§[31,33]. к∞ЬнШЄлЕЄмЭЄл≥ік±імЛЬмД§мЭШ 84.9%, к∞ЬнШЄлЕЄмЭЄл≥µмІАмЛЬмД§(нКєл≥ДмЦСнШЄлЕЄмЭЄнЩИ)мЭШ 30.7%к∞А лѓЉк∞Д мЭШл£МкЄ∞кіАмЭД л™®м≤іл°Ь нХШмЧђ лВШнГАлВЬ м†РмЧР м£Љл™©нХ† нХДмЪФк∞А мЮИлЛ§. лШРнХЬ 1996лЕД нХЬ м°∞мВђмЧР лФ∞л•іл©і л≥СмЫР¬ЈлЕЄмЭЄл≥ік±імЛЬмД§¬ЈнКєл≥ДмЦСнШЄлЕЄмЭЄнЩИ лПЩмЛЬ к∞ЬмД§ кЈЄл£є(гАМ3м†Р мДЄнКЄгАН)мЭі м†Дкµ≠мЧР мХљ 250к∞ЬлВШ м°імЮђнХЬлЛ§лКФ м†РмЭі л∞ЭнЮИк≥†, мЭілУ§ кЈЄл£ємЭі л≥µнХ©м≤імЭШ нХµмЛђмЭіл©∞ м†ДнШХмЭілЭЉк≥† нПЙк∞АнХШмШАлЛ§[33]. к≤∞к≥Љм†БмЬЉл°Ь, мЭШл£МкЄ∞кіА мЭімЩЄ лЕЄмЭЄл≥ік±імЛЬмД§мЭілВШ к∞ЬнШЄлЕЄмЭЄл≥µмІАмЛЬмД§(нКєл≥ДмЦСнШЄлЕЄмЭЄнЩИ) лУ± м§Ск∞Д мЛЬмД§лУ§мЭА лЛ®лПЕмЬЉл°Ь м°імЮђнХШкЄ∞лПД нХШмІАлІМ лМАлґАлґД лѓЉк∞Д л≥СмЫРмЭД л™®м≤іл°Ь нХШк≥† мЮИмЦі, мЮРмЧ∞мК§лЯљк≤М л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА мЛЬмК§нЕЬмЭШ мЧ∞к≥Д¬ЈнЖµнХ©мЭі мЭіл£®мЦімІАк≥† мЮИмЭМмЭД мХМ мИШ мЮИлЛ§. 2000лЕДлМА лУ§мЦімДЬ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА мЧ∞к≥Д л∞П нЖµнХ©мЭД лДШмЦімДЬ мІАмЧ≠мЭШ лІИмЭД лІМлУ§кЄ∞ мВђмЧЕмЧРкєМмІА м∞ЄмЧђнХШлКФ мВђл°АлПД мГЭкЄ∞к≥† мЮИлЛ§[25]. мµЬкЈЉ мХДл≤†м†ХлґАмЧРмДЬлКФ мЧђлЯђ л≤ХмЭЄлУ§мЭД нЖµнХ©нХШлКФ лєДмШБл¶ђ мІАм£Љл≤ХмЭЄнЪМмВђл•Љ л≥ік±іл≥µмІА мШБмЧ≠мЧРмДЬ нЧИк∞АнХ† к≤ГмЭД к≤АнЖ†нХШлЛ§к∞А м§СлЛ®лРЬ к≤ГмЬЉл°Ь мХМ놧솪 мЮИлЛ§.
лШРнХЬ мЭЉл≥ЄмЭА лЛ§мЦСнХЬ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА кЄ∞кіАлУ§мЭД мЧ∞к≥ДнХШк≥† м°∞мЬ®нХШлКФ мЧ≠нХ†мЭД к∞РлЛєнХШлКФ кЄ∞кіАмЭД мД§л¶љнХімДЬ мІАмЧ≠нПђкіДмЉАмЦімЛЬмК§нЕЬмЭі мЫРнЩЬнХШк≤М мЮСлПЩнХШлПДл°Э лПХк≥† мЮИлЛ§[25]. к∞ЬнШЄл≥інЧШл≤ХмЧР мД§л¶љ кЈЉк±∞к∞А мЮИлКФ мІАмЧ≠нПђкіДмЉАмЦімІАмЫРмДЉнД∞к∞А л∞Фл°Ь кЈЄк≤ГмЭілЛ§. мІАмЧ≠нПђкіДмЉАмЦімІАмЫРмДЉнД∞мЧРмДЬлКФ к±ік∞ХкµРмЬ° л∞П л≥ік±імІАлПДмЭШ мЧ≠нХ†мЭД лЛілЛєнХШлКФ л≥ік±імВђ, к∞ДнШЄл•Љ лЛілЛєнХШлКФ к∞ДнШЄмВђ, мІАмЧ≠мЭШ мЉАмЦілІ§лЛИм†А(к∞ЬнШЄмІАмЫРм†ДлђЄмЫР)л•Љ нЖµнХ© мІАмЫРнХШлКФ м£ЉмЮДмЉАмЦілІ§лЛИм†Ак∞А нМАмЭі лРШмЦі мЭЉнХШк≥† мЮИлЛ§. кµђм≤ім†БмЬЉл°ЬлКФ к≥†л†ємЮРмЭШ мҐЕнХ©мГБлЛі, кґМл¶ђ мШєнШЄ, мІАмЧ≠мЭШ мІАмЫРм≤ік≥Д лІМлУ§кЄ∞, к∞ЬнШЄмШИл∞© мЫРм°∞мЭШ нЩЬлПЩмЭД мЛ§мЛЬнХШк≥† мЮИлЛ§.
к∞ЬнШЄмІАмЫРм†ДлђЄмЫРмЭі к∞ЬнШЄл≥інЧШ мЭімЪ©мЮРлУ§мЭД лМАмГБмЬЉл°Ь мДЬлєДмК§ к≥ДнЪНмДЬл•Љ мЮСмД± нХШк≥† нХДмЪФнХЬ к∞ЬнШЄл≥інЧШмДЬлєДмК§л•Љ м†Ьк≥µнХШлКФ кЄ∞кіАлУ§мЭД мЧ∞к≥Д¬Јм°∞м†ХнХШлКФ мЉАмЦілІ§лЛИм†А мЧ≠нХ†мЭД нХШк≥† мЮИлЛ§. мІАмЧ≠мЭШ к∞ЬнШЄмІАмЫРм†ДлђЄмЫРлУ§мЭА мІАмЧ≠нПђкіДмЉАмЦімІАмЫРмДЉнД∞мЭШ м£ЉмЮДк∞ЬнШЄм†ДлђЄмЫРк≥Љ мДЬл°Ь м†Хл≥іл•Љ м£Љк≥†л∞ЫмЬЉл©імДЬ мІАмЧ≠лЛ®мЬДмЭШ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА мДЬлєДмК§ мЧ∞к≥Д л∞П нЖµнХ©мЭі мЫРнЩЬмЭі мЭЉмЦілВШлПДл°Э лŪ놕нХШк≥† мЮИлЛ§.
2016лЕД 6мЫФмЧР л∞ЬнСЬлРЬ гАМмЭЉл≥Є 1мЦµ міЭ нЩЬмХљ нФМлЮЬгАНмЧРмДЬлКФ к≥†л†єнЩФмЩА мГЭмВ∞ мЧ∞л†є мЭЄкµђмЭШ к∞РмЖМк∞А мІДнЦЙлРШлКФ нЩШк≤љмЧРмДЬ мЭШл£Мл≥µмІА нХДмЪФ м¶Эк∞АмЧР лМАнХЬ лМАмЭСмЭі нХДмЪФнХШлЛ§к≥† мЦЄкЄЙнХШк≥† мЮИлЛ§. л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА кіА놮 мЮ†мЮђ мЬ†мЮРк≤©мЮРл•Љ л∞ЬкµінХШмЧђ мГЭмВ∞ нЩЬлПЩмЭД лПЕ놧нХШк≥†, лЛ§мЦСнХЬ мї§л¶ђмЦі нМ®мК§ кµђмґХ(мї§л¶ђмЦінМ®мК§мЭШ л≥µмД†нЩФ)мЭД нЖµнХі мЭЄмЮђл•Љ мґ©лґДнЮИ нЩЬмЪ©нХ† нХДмЪФмД±мЭД м†ЬкЄ∞нХШмШАлЛ§. мЭінЫД 2016лЕД 7мЫФмЧР л∞Ьм°±нХЬ <мЪ∞л¶ђ мЭЉ лЛ§ нХ®кїШ(жИСгБМгБФгБ® дЄЄгБФгБ®)> мІАмЧ≠к≥µмГЭмВђнЪМ мЛ§нШДл≥ЄлґАвАЩмЧРмДЬ м†Ьк≥µнХЬ мЮРл£М гАМмІАмЧ≠нПђкіДмЉАмЦімЭШ мЛђнЩФ, мІАмЧ≠к≥µмГЭмВђнЪМмЭШ мЛ§нШДгАНмЧРмДЬ мЭШл£Мк∞ЬнШЄ мݪ놕мЭШ нЩХл≥і мЦСмД± л∞П мݪ놕 мї§л¶ђмЦі нМ®мК§мЭШ л≥µмД†нЩФл•Љ мЬДнХЬ кµђм≤ім†БмЭЄ м°∞мєШк∞А лЛік≤ЉлЛ§. мЭШл£М л∞П л≥µмІАмЭШ л≥µмИШ мЮРк≤©мЧР к≥µнЖµ кЄ∞міИ к≥Љм†ХмЭД мД§л¶љнХШмЧђ кЄ∞міИ к≥Љм†Хк≥Љ мЮРк≤©л≥Д м†ДлђЄ к≥Љм†ХмЭШ 2лЛ®к≥Д мЦСмД± к≥Љм†ХмЬЉл°Ь мЮђнОЄнХШлКФ к≤Гк≥Љ мЮРк≤© мЖМмІАмЧР лМАнХімДЬлКФ кµРмЬ° мЭімИШ кЄ∞к∞ДмЭД лЛ®мґХнХШк≥† лЛ®мЬД мЭЄм†ХмЭД нЩХлМАнХШлКФ л∞©мХИмЭД к≤АнЖ†нХЬ к≤ГмЭілЛ§. к≤АнЖ† лМАмГБмЭі лРШлКФ мЭШл£М¬Јл≥µмІА лґДмХЉ мЮРк≤©мЭШ мВђл°Ал°Ь к∞ДнШЄмВђ, м§Ак∞ДнШЄмВђ, лђЉл¶ђ¬ЈмЮСмЧЕмєШл£МмВђ, мЛЬлК•(и¶ЦиГљ)нЫИ놮мВђ, мЦЄмЦім≤≠к∞БмВђ, мІДл£Мл∞©мВђмД†кЄ∞мВђ, мЮДмГБк≤АмВђкЄ∞мВђ лУ± 8к∞Ь мЭШл£МмІБ(мЭШмВђ, мєШк≥Љ мЭШмВђ, мХљмВђлКФ лґИнПђнХ®)к≥Љ мВђнЪМл≥µмІАмВђ, к∞ЬнШЄл≥µмІАмВђ, м†ХмЛ†л≥ік±іл≥µмІАмВђ, л≥імЬ°мВђ лУ±мЭШ 4к∞АмІА л≥µмІАмІБмЭД м†ЬмЛЬнХШк≥† мЮИлЛ§. нЫДмГЭлЕЄлПЩлґАлКФ 2016лЕДлґАнД∞ лМАлЮµ 2020лЕДкєМмІА к≥µнЖµмЭШ кЄ∞міИ к≥Љм†ХмЧР лМАнХЬ кµђм≤ім†БмЭЄ к≥ДнЪНмХИк≥Љ мЮРк≤© мЖМмІАмЧР мЭШнХЬ мЭімИШ кЄ∞к∞Д лЛ®мґХк≥Љ лЛ®мЬД мЭЄм†Х нЩХлМА л∞©мХИмЭД мЮРк≤©м¶Э л≥Дл°Ь к≤АнЖ†нХШк≥†, 2020лЕД мЭінЫДмЧР к∞АлК•нХЬ мЮРк≤©лґАнД∞ м†БмЪ©нХ† мШИм†ХмЭілЛ§.
2013лЕД 8мЫФмЧР л∞ЬнСЬнХЬ кµ≠лѓЉнЪМмЭШ л≥ік≥†мДЬмЧРмДЬлКФ мІАмЧ≠нПђкіДмЉАмЦімЛЬмК§нЕЬк≥Љ мЭШл£МмЩАмЭШ мЧ∞к≥Дл•Љ к∞Хм°∞нХШк≥† мЮИлЛ§[25]. л≥ік≥†мДЬлКФ к≥†л†є нЩШмЮРк∞А м¶Эк∞АнХШлКФ к∞АмЪілН∞ мЭШл£М мИШмЪФк∞А мЦСм†БмЬЉл°Ь м¶Эк∞АнХШк≥† мЮИмЭД лњР мХДлЛИлЭЉ мІИл≥С кµђм°∞к∞А л≥АнЩФнХШмЧђ мЭШл£М мЮРмЫРмЭД нЪ®мЬ®м†БмЬЉл°Ь нЩЬмЪ©нХШк≥† л≥ілЛ§ мІИ лЖТмЭА мЭШл£М м†Ьк≥µ м†Ьм≤і кµђмґХмЭі нХДмЪФнХШлЛ§к≥† нХШмШАлЛ§. мЭіл•Љ мЬДнХі вАШмЭШл£МмЭШ кЄ∞лК• лґДнЩФвАЩ(к≥†лПДкЄЙмД±кЄ∞ л≥СмГБ, кЄЙмД±кЄ∞ л≥СмГБ, нЪМл≥µкЄ∞ л≥СмГБ, лІМмД±кЄ∞ л≥СмГБ)мЩА лПЩмЛЬмЧР нЩШмЮРлУ§мЭі мЮђнГЭ лУ± мВілНШ мІАмЧ≠мЧРмДЬ мГЭнЩЬнХ† мИШ мЮИлПДл°Э мІАмЧ≠нПђкіДмЉАмЦімЛЬмК§нЕЬ кµђмґХмЭі лґИк∞АнФЉнХШлЛ§к≥† нХШл©імДЬ вАШмЭШл£МмЩА к∞ЬнШЄмЭШ мЭЉм≤ім†БмЭЄ к∞ЬнШБвАЩмЭД м†ЬмЛЬнХШмШАлЛ§. м¶Й кЄЙмД±кЄ∞ мЭШл£Мл•Љ м§СмЛђмЬЉл°Ь мЭЄм†Б¬Ј лђЉм†Б мЮРмЫРмЭД мІСм§С нИђмЧђнХШк≥†, мЭінЫД нЪМл≥µкЄ∞мЭШ мЭШл£М л∞П к∞ЬнШЄмДЬлєДмК§мЧР міЭ놕мЭД лЛ§нХі мЮЕмЫР кЄ∞к∞ДмЭШ мµЬмЖМнЩФк∞А нХДмЪФнХШлЛ§к≥† нХШмШАлЛ§. лШРнХЬ, м°∞кЄ∞ к∞АнГЭ л≥µкЈА, мВђнЪМ л≥µкЈАл•Љ мЛ§нШДнХ®к≥Љ лПЩмЛЬмЧР мЮђнГЭ мЭШл£МмЩА мЮђнГЭ к∞ЬнШЄл•Љ нП≠лДУк≤М мЛЬнЦЙнХШмЧђ мІАмЧ≠мЧРмДЬ мЭШл£МмЧРмДЬ к∞ЬнШЄкєМмІА м†Ьк≥µм≤ім†Ь к∞ДмЭШ лД§нКЄмЫМнБђл•Љ кµђмґХнХімХЉ нХЬлЛ§к≥† нХШмШАлЛ§.
2013лЕД мВђнЪМл≥імЮ•к∞ЬнШБнФДл°ЬкЈЄлЮ®л≤Хк≥Љ 2014лЕД мЭШл£Мк∞ЬнШЄмҐЕнХ©нЩХл≥імґФмІДл≤ХмЧРмДЬ мЭШл£МмЭШ кЄ∞лК• лґДнЩФ л∞П мЧ∞к≥Д, мЮђнГЭ мЭШл£М л∞П мЮђнГЭ к∞ЬнШЄмЧР лМАнХЬ мґФмІД лВімЪ©мЭі нПђнХ®лРШмЧИлЛ§[18]. мЭіл•Љ мЬДнХі л≥СмЫРк≥Љ мІДл£МмЖМлКФ л≥СмГБмЭШ кЄ∞лК•мЧР кіАнХЬ м†Хл≥іл•Љ к∞Б кЄ∞кіАмЭі мЖМмЮђнХШлКФ лПДлПДлґАнШД мІАмВђмЧР л≥ік≥†нХШлПДл°Э нХШк≥†, лПДлПДлґАнШДмЭА мІАмЧ≠ мЛ§м†ХмЧР лФ∞лЭЉ мЭШл£М м†Ьк≥µ м≤ік≥Д нЩХл≥іл•Љ лПДл™®нХШкЄ∞ мЬДнХЬ к≥ДнЪН(мІАмЧ≠мЭШл£МкµђмГБ)мЭД мИШл¶љнХШлПДл°Э нХ®мЬЉл°ЬмН® мЭШл£М м†Ьк≥µ м≤ік≥ДмЧР мЮИмЦімДЬ лПДлПДлґАнШДмЭШ кґМнХЬк≥Љ м±ЕмЮДмЭД к∞ХнЩФнХШмШАлЛ§. к∞ЬнШЄл≥інЧШм†ЬлПДмЧР кіАнХімДЬлКФ мІАмЧ≠нПђкіДмЉАмЦімЛЬмК§нЕЬмЭШ кµђмґХмЭД мЬДнХі мЮђнГЭ мЭШл£МмЩА мЮђнГЭ к∞ЬнШЄ к∞ДмЭШ мЧ∞к≥ДмЩА мІАмЧ≠мЉАмЦінЪМмЭШмЭШ мґФмІДмЭД м†ЬмЛЬнХШк≥†, кЄ∞м°імЧР м†Дкµ≠ м݊땆м†БмЬЉл°Ь м†Ьк≥µнХШлНШ мШИл∞© кЄЙмЧђ(л∞©лђЄ к∞ЬнШЄмЩА нЖµмЖМ к∞ЬнШЄ)л•Љ мЛЬм†ХміМмЭШ мІАмЧ≠ мІАмЫР мВђмЧЕмЬЉл°Ь м†ДнЩШмЛЬмЉЬ мІАмЧ≠л≥Д лЛ§мЦСнЩФл•Љ мЛЬлПДнЦИлЛ§. мЭімЩА кіА놮нХімДЬ 2015лЕД м†Ь3м∞® к∞ЬнШЄл≥інЧШмВђмЧЕк≥ДнЪН(2015~2017)мЧРмДЬлПД к∞ЬнШЄ мШИл∞© л∞П мЭЉмГБ мГЭнЩЬ мІАмЫР мДЬлєДмК§л•Љ л∞©лђЄнШХ, нЖµмЖМнШХ, мГЭнЩЬ мІАмЫР, к∞ЬнШЄ мШИл∞© мІАмЫР мДЬлєДмК§ лУ±мЬЉл°Ь лЛ§мЦСнЩФнХШк≥†, м†ХнХімІД л≤ФмЬД лВімЧРмДЬ нХДмЪФнХЬ мИШк∞Ал•Љ мЛЬм†ХміМмЭі к∞Ьл∞ЬнХ† мИШ мЮИлПДл°Э нХШмШАлЛ§. лШРнХЬ лПЩмЛЬмЧР мЮђнГЭ мЭШл£МмЩА к∞ЬнШЄмЭШ мЧ∞к≥Д к∞ХнЩФ л∞©мХИлПД нПђнХ®нЦИлЛ§.
2014лЕД мЭШл£Мк∞ЬнШЄмҐЕнХ©нЩХл≥імґФмІДл≤ХмЧРмДЬлКФ мЭШл£МмЩА к∞ЬнШЄмЭШ мЧ∞к≥Д к∞ХнЩФл•Љ мґФмІДмЛЬнВ§кЄ∞ мЬДнХі мЖМлєДмДЄмЭЄмГБлґДмЭД нЖµнХЬ мГИл°ЬмЪі кЄ∞кЄИмЭД лПДлПДлґАнШДмЧР мД§мєШнХШлПДл°Э нХШк≥†, к∞Б лПДлПДлґАнШДмЭШ к≥ДнЪНмЧР кЈЉк±∞нХЬ мВђмЧЕмЧР мВђмЪ©нХШлПДл°Э нХШк≥† мЮИлЛ§. мГИл°ЬмЪі мЮђм†Х мІАмЫР м†ЬлПДмЭШ лМАмГБ мВђмЧЕмЭА л≥СмГБмЭШ кЄ∞лК• лґДнЩФ¬ЈмЧ∞к≥Д мВђмЧЕ, мЮђнГЭ мЭШл£М¬Јк∞ЬнШЄ мДЬлєДмК§ мВђмЧЕ, мЭШл£М мҐЕмВђмЮР нЩХл≥і¬ЈмЬ°мД±мЭД мЬДнХЬ мВђмЧЕ лУ±мЭілЛ§.
мХЮмЧРмДЬ мВінОіл≥Є мШБкµ≠к≥Љ мЭЉл≥ЄмЭШ мї§лЃ§лЛИнЛ∞мЉАмЦі л≤Хм†ЬнЩФ л∞∞к≤љ л∞П мЧ∞к≥Д¬ЈнЖµнХ©мЭД лєДкµРнХШл©і мХДлЮШмЩА нСЬмЩА к∞ЩлЛ§. лІ•лЭљм†Б мЭінХі мЄ°л©імЭШ к≥µнЖµм†РмЭА к≥†л†єнЩФ, мВђнЪМл≥імЮ•мІАмґЬ лґАлЛі м¶Эк∞АлЭЉлКФ лђЄм†ЬмЭШ нЭРл¶Д, лѓЉк∞ДмДЬлєДмК§ к≥µкЄЙ нЩХлМАл•Љ мІАнЦ•нХШлКФ м†ХлґАк∞А мІСкґМнХЬ м†ХмєШмЭШ нЭРл¶Д, к∞ЬмЭЄк≥Љ мІАмЧ≠мВђнЪМ м±ЕмЮДмЭД к∞Хм°∞нХШлКФ м†Хм±ЕмЭШ нЭРл¶ДмЭД кЉљмЭД мИШ мЮИмЧИлЛ§. лІ•лЭљм†Б мЭінХімЧРмДЬ м∞®мЭім†РмЭД мВінОіл≥іл©і лЛ§мЭМк≥Љ к∞ЩлЛ§. лђЄм†ЬмЭШ нЭРл¶ДмЧРмДЬ мШБкµ≠мЭА нГИмЫРнЩФмЭШ лМАнХЬ мЪФкµђк∞А к∞ХнЦИлНШ л∞Шл©і, мЭЉл≥ЄмЭА мВђнЪМм†Б лґИнПЙлУ±мЭі мЛђнЩФлРШлКФ мГБнЩ©мЭімЧИлЛ§. м†ХмєШмЭШ нЭРл¶ДмЧРмДЬлКФ мШБкµ≠мЭШ к≤љмЪ∞ мЭім†Д лЕЄлПЩлЛє м†ХлґАмЭШ мВђнЪМл≥імЮ•мІАмґЬ нЩХлМА кЄ∞м°∞л•Љ нПРкЄ∞нХШк≥† мШ§нЮИ놧 к∞РмґХ мЮЕмЮ•мЭД к∞АмІД л≥імИШлЛємЭШ лМАм≤Ш м†ХлґАк∞А мІСкґМнХЬ мГБнГЬмШАк≥†, мЭЉл≥ЄмЭА мВђнЪМл≥імЮ•мІАмґЬнЩХлМА кЄ∞м°∞л•Љ к∞АмІД мЭім†Д лѓЉм£ЉлЛє м†ХлґАмЭШ кЄ∞м°∞л•Љ к≥ДмКєнХЬ мЮРлѓЉлЛємЭШ мХДл≤†м†ХлґАк∞А мІСкґМнХЬ мГБнГЬмШАлЛ§. м†Хм±ЕмЭШ нЭРл¶ДмЧРмДЬ мШБкµ≠мЭА мВђнЪМмДЬлєДмК§мЩА л≥ік±імЭШл£МмЧР мЛЬмЮ•кЄ∞м†Ьл•Љ лПДмЮЕнХШлКФ м†Хм±ЕмЭД нОЉм≥§к≥†, мЭЉл≥ЄмЭА мВђнЪМл≥імЮ•мІАмґЬмЭД нЩХлМАнХШмШАмІАлІМ к∞ЬмЭЄ, к∞Ам°±, мІАмЧ≠мВђнЪМмЭШ лґАлЛік≥Љ м±ЕмЮДмЭД к∞Хм°∞нХШлКФ мЮРм°∞ л∞П мЮРл¶љмЭД лПЩмЛЬмЧР к∞Хм°∞нХШмШАлЛ§.
кµђмД±м†Б мЭінХімЭШ к≥µнЖµм†РмЭА кЄ∞кіАмЄ°л©імЧРмДЬлКФ л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§ мЧ∞к≥Д л∞П нЖµнХ© мЛЬлПД, мݪ놕мЧРмДЬлКФ лЛ§нХЩм†Ьм†Б нШС놕нМА кµђмД± л∞П м†ДлЛі мЉАмЦімљФлФФлД§мЭінД∞ л∞∞мєШ, кЄ∞нЪН л∞П мЮђм†ХмЧРмДЬлКФ мІАл∞©м†ХлґА м£ЉлПДмЭШ мВђнЪМмДЬлєДмК§ кµђлІ§ мЧ≠нХ† л∞П м±ЕмЮД к∞ХнЩФл•Љ кЉљмЭД мИШ мЮИлЛ§. кµђмД±м†Б мЭінХімЧРмДЬ м∞®мЭім†РмЭД мВінОіл≥іл©і лЛ§мЭМк≥Љ к∞ЩлЛ§. кЄ∞кіА мЄ°л©імЧРмДЬ мШБкµ≠мЭА мІАл∞©м†ХлґАмЭШ мВђнЪМмДЬлєДмК§ к≥µкЄЙмЮР мЧ≠нХ† мґХмЖМнХШк≥† л∞П кµђлІ§мЮР мЧ≠нХ†мЭД нЩХлМАнХЬ л∞Шл©і, мЭЉл≥ЄмЭА лѓЉк∞ДмЧРмДЬ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА л≥µнХ©м≤ік∞А мЮРл∞Ьм†БмЬЉл°Ь мГЭмД±лРШмЧИмЬЉл©∞ м†ХлґАлКФ мІАмЧ≠нПђкіДмЉАмЦімІАмЫРмДЉнД∞ мД§л¶љмЭД м£ЉлПДнХШмШАлЛ§. мݪ놕 мЄ°л©імЧРмДЬ мШБкµ≠мЭА лђЉл¶ђм†Б к≥µк∞Д к≥µмЬ†л•Љ нЖµнХЬ нШС놕 м¶ЭлМА л∞П л≥ік±імЭШл£М л∞П мВђнЪМл≥µмІАмЧЕлђі кµРм∞®мИШнЦЙмЭД мЛЬлПДнХШк≥† мЮИмЬЉл©∞, мЭЉл≥ЄмЭА мї§л¶ђмЦі нМ®мК§мЭШ л≥µмД†нЩФ(л≥ік±імЭШл£МмЩА л≥µмІАлґДмХЉ л≥µмИШ л©інЧИм†ЬлПД мЛЬлПД)л•Љ мЛЬлПДнХШк≥† мЮИлЛ§. кЄ∞нЪН л∞П мЮђм†Х мЄ°л©імЧРмДЬлКФ мШБкµ≠мЭШ к≤љмЪ∞ л≥ік±імЭШл£МмЩА мВђнЪМмДЬлєДмК§ лґДмХЉ к≥µлПЩ мЮђмЫР м°∞лЛђ(joint funding)мЭД мЛЬлПДнХШмШАмЬЉл©∞, мЭЉл≥ЄмЭШ к≤љмЪ∞ нЖµнХ©мЧ∞к≥ДмЧР лМАнХЬ мЖМлєДмДЄ кЄ∞л∞Ш мЮђмЫРлІИ놮мЭД мЛЬлПДнХШк≥† мЮИлЛ§.
к≥†л†єнЩФмЭШ мЛђнЩФ мИШм§Ак≥Љ кЈЄмЧР лФ∞л•Є мВђнЪМл≥імЮ•лєД лґАлЛі м¶Эк∞Ак∞А мї§лЃ§лЛИнЛ∞мЉАмЦі м†ЬлПДмЭШ м§СмЪФнХЬ лПДмЮЕ л∞∞к≤љ м§С нХШлВШмЭімІАлІМ мЬ†мЭЉнХЬ к≤ГмЭА мХДлЛИмЧИлЛ§. к≥†л†єнЩФмЩА л≥Дк∞Ьл°Ь лЛємЛЬ м†ХлґАк∞А мВђнЪМл≥імЮ•лєД мІАмґЬмЧР мЦілЦ§ мЮЕмЮ•мЭД к∞АмІАк≥† мЮИлКФмІА мЧ≠мЛЬ м§СмЪФнХЬ л∞∞к≤љмЭімЧИлЛ§. лХМлђЄмЧР мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕмЭА лЛ®мЭЉ мВђмЧЕмЭШ нХДмЪФмД± лХМлђЄмЧР мЭіл£®мЦім°МлЛ§кЄ∞л≥ілЛ§ м†ХлґАмЭШ мВђнЪМл≥імЮ•лєД мІАмґЬмЭД л≥АнЩФмЛЬнВ§к≥†мЮР нХШлКФ мЭШмІАмЧР лФ∞лЭЉ мЧђлЯђ м†Хм±ЕлУ§к≥Љ мЧ∞кіАлРШмЦі мЭіл£®мЦім°МлЛ§.
нХЬнОЄ мВђнЪМл≥імЮ•лєД мІАмґЬмЧР лМАнХЬ мЮЕмЮ•мЭШ л∞©нЦ•мД±мЭА м†ЬлПД лПДмЮЕ мЧђлґА л≥ілЛ§лКФ м†ЬлПДмЭШ лВімЪ©мЧР мШБнЦ•мЭД лѓЄм≥§лНШ к≤ГмЬЉл°Ь л≥імЭЄлЛ§. мВђнЪМл≥імЮ•лєД мІАмґЬмЭД мЦµм†ЬнХШлКФ мЮЕмЮ•мЭімЧИлНШ мШБкµ≠к≥Љ кЈЄ л∞ШлМАмЭШ мЮЕмЮ•мЭД к∞АмІД мЭЉл≥Є м†ХлґАмЧРмДЬ л™®лСР мї§лЃ§лЛИнЛ∞мЉАмЦілКФ лПДмЮЕлРШмЧИлЛ§. мШБкµ≠мЭШ к≤љмЪ∞ мВђнЪМл≥імЮ•лєД мІАмґЬ мЦµм†ЬмЭШ кЄ∞м°∞ мЖНмЧРмДЬ мІАмЧ≠мВђнЪМл•Љ кЄ∞л∞ШмЬЉл°Ь нХШлКФ лѓЉк∞Д мВђнЪМ мДЬлєДмК§ мЛЬмЮ• нШХмД± л∞П мД±мЮ•мЭі м§СмЪФнХЬ л∞∞к≤љмЭі лРШмЧИлЛ§. 1990лЕДлМА мї§лЃ§лЛИнЛ∞мЉАмЦілКФ мВђнЪМл≥імЮ• мЮђм†Х лґАлЛімЭД лѓЉк∞Д мШБмЧ≠мЧРмДЬ нХ®кїШ к∞РлЛєнХШлКФ к≤ГмЭД л∞ФлЭЉлКФ лЛємЛЬ мШБкµ≠ м†ХлґАмЭШ мЮЕмЮ•мЭі л∞ШмШБлРШмЦі мЮИмЧИлЛ§. мЭі лХМлђЄмЧР к±ік∞Х¬ЈлПМліДмЭШ лґИнПЙлУ±мЭі к∞Ам§СлРШмЧИлЛ§лКФ лєДнМРмЭі мШБкµ≠ лВімЧРмДЬлПД мЭЉлґА м°імЮђнХШлКФ мГБнЩ©мЭілЛ§. 2008лЕД мДЄк≥Д кЄИмЬµмЬДкЄ∞ мЭінЫДмЧР лУ±мЮ•нХЬ мШБкµ≠мЭШ л≥імИШлЛє м†ХлґАлПД лМАм≤Ш м†ХлґАм≤ШлЯЉ мВђнЪМл≥µмІА мІАмґЬ мЦµм†Ь кЄ∞м°∞ мЖНмЧРмДЬ лЛ§мЛЬ нХЬ л≤И мІАмЧ≠мВђнЪМмЭШ м±ЕмЮДмЭД к∞Хм°∞нХШл©∞ мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ мЦЄкЄЙнХШк≥† мЮИлЛ§. мШБкµ≠мЭШ мї§лЃ§лЛИнЛ∞мЉАмЦімЧРмДЬ к±ік∞Х¬ЈлПМліД кіА놮 лґИнПЙлУ± лђЄм†Ьк∞А мІАмЖНлР† к∞АлК•мД±мЭі мЮИмЦі л≥імЭЄлЛ§.
л∞Шл©і мЭЉл≥ЄмЭШ к≤љмЪ∞ лґИнПЙлУ±к≥Љ к≥†л†єнЩФк∞А м§См≤©лРЬ лђЄм†Ьл•Љ нХік≤∞нХШкЄ∞ мЬДнХЬ мВђнЪМл≥імЮ•лєД мІАмґЬ нЩХлМА м°∞мєШлУ§мЭі мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕмЭШ м§СмЪФнХЬ л∞∞к≤љмЭі лРШмЧИлЛ§. мВђнЪМ л≥імЮ• нЩХлМА кЄ∞м°∞л•Љ к∞АмІД лѓЉм£ЉлЛє м†ХлґАмЧРмДЬ мї§лЃ§лЛИнЛ∞мЉАмЦік∞А мЮђм°∞л™ЕмЭД л∞ЫмХШк≥† мЭінЫД лУ§мЦімД† мЮРлѓЉлЛє м†ХлґАмЧРмДЬлПД лЛ§мЖМ мЮЕмЮ•мЭШ нШЉмД†мЭА мЮИмЧИмІАлІМ мВђнЪМл≥імЮ•мІАмґЬ нЩХлМА м†Хм±ЕмЭі кЄ∞л≥Є мЮЕмЮ•мЭі лРШл©імДЬ мІАмЖНм†БмЬЉл°Ь кіА놮 лМАм±ЕлУ§мЭД лІМлУ§мЦі лВік≥† мЮИлЛ§.
мЭЉл≥Єм≤ШлЯЉ мЛђнЩФлРШк≥† мЮИлКФ кµ≠лВі лґИнПЙлУ±к≥Љ к≥†л†єнЩФлКФ лђЄм†ЬмЭШ нЭРл¶Д м∞®мЫРмЧРмДЬ мї§лЃ§лЛИнЛ∞мЉАмЦі л≤Хм†ЬнЩФмЭШ мґ©лґДнХЬ мґФлПЩ мЪФмЭЄмЬЉл°Ь мЮРл¶ђ мЮ°мХДк∞Ак≥† мЮИлЛ§. нШДмЮђ мЪ∞л¶ђлВШлЭЉ м†ХлґАмЧРмДЬ лђЄмЮђмЭЄмЉАмЦі лУ± мВђнЪМл≥імЮ•лєД мІАмґЬ нЩХлМА кЄ∞м°∞л•Љ к∞АмІАк≥† мЮИк≥† кЈЄк≤ГмЧР лМАнХЬ мВђнЪМм†Б к≥µк∞РлМАлПД мЦілКР м†ХлПД мЮИлКФ мГБнЩ©мЬЉл°Ь м†ХмєШм†Б нЭРл¶ДлПД лВШмБШмІА мХКмЭА нОЄмЭілЛ§. м†Хм±Е нЭРл¶ДмЭШ к≤љмЪ∞ мД†лПД мВђмЧЕлУ§мЭД нЖµнХі м≤Ђ мЛЬлПДк∞А мЭіл£®мЦімІАк≥† мЮИлЛ§к≥† л≥Љ мИШ мЮИлЛ§. лЛ§лІМ, мї§лЃ§лЛИнЛ∞мЉАмЦік∞А кЄ∞м°і мДЬлєДмК§лУ§мЭД лЛ®мІА лђґмЦілВілКФ к≤ГмЧР л™©нСЬл•Љ лСФлЛ§л©і мЪ∞л¶ђк∞А лІИм£ЉнХШк≥† мЮИлКФ лґИнПЙлУ±к≥Љ к≥†л†єнЩФмЭШ лђЄм†ЬмЧР м†Бм†ИнХЬ нХілЛµмЭД м†ЬмЛЬнХім£ЉмІА л™їнХ† к≤ГмЭілЛ§. лІМмХљ кµ≠лВі мї§лЃ§лЛИнЛ∞мЉАмЦік∞А л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА м≤ік≥ДмЭШ лЛ®мИЬнХЬ кЄ∞лК• к≥†лПДнЩФ мИШм§АмЧР л®ЄлђЄлЛ§л©і кµ≠л©імЧР лФ∞лЭЉ мВђнЪМл≥імЮ•лєД мІАмґЬ мЦµм†Ь лПДкµђл°Ь м†ДлЭљнХ† к∞АлК•мД±мЭД л∞∞м†ЬнХ† мИШ мЧЖмЭД к≤ГмЭілЛ§.
мЧ∞к≥Д¬ЈнЖµнХ©лРЬ мДЬлєДмК§лКФ мґФк∞А мЮђм†ХмЭД мЪФкµђнХЬлЛ§. мШБкµ≠мЭШ к≤љмЪ∞ л≥ДлПДмЭШ мґФк∞А к≥µк≥µ мЮђм†Х мЧЖмЭі мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ мЛЬмЮСнХШмШАмІАлІМ мВђмЛ§мГБ нХДмЪФнХЬ мЮђм†ХмЭД лѓЉк∞Д мЛЬмЮ• лШРлКФ мЭімЪ©мЮРмЭШ л≥ЄмЭЄ лґАлЛімЭД нЖµнХі к≥µкЄЙнЦИлЛ§к≥† л≥Љ мИШлПД мЮИлЛ§. л∞Шл©і, мЭЉл≥ЄмЭА мІАмЧ≠нПђкіДмЉАмЦі лЛ®мЭЉ м†Хм±ЕмЭД мЬДнХЬ мЮђм†ХмЭА мХДлЛИмІАлІМ мЖМлєДмДЄ мЭЄмГБмЭД нЖµнХЬ мЮђм†Х нЩХл≥іл•Љ мЛЬлПДнХШк≥† мЮИлЛ§. мЛ§м†Ьл°Ь мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ мЛЬмД§ мЉАмЦімЩА лєДкµРнЦИмЭД лХМ лєДмЪ© м†Ик∞РмЭД кЄ∞лМАнХ† мИШ мЧЖлЛ§лКФ мЧ∞кµђ к≤∞к≥ЉлУ§мЭі лІОлЛ§[25]. к≥Љк±∞ мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ мЭЉлґА мЧ≠нХ†мЭД лЛілЛєнЦИлНШ лєДк≥µмЛЭ к∞Ам°± лПМліДмЭі мґХмЖМлРШк≥† мЮИк≥† кЈЄ к≥µл∞±мЭД мВђнЪМл≥імЮ•мДЬлєДмК§л°Ь м±ДмЫМмХЉ нХЬлЛ§лКФ л™©мЖМл¶ђк∞А м¶Эк∞АнХШк≥† мЮИлКФ мГБнЩ© мЧ≠мЛЬ мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ нЖµнХЬ лєДмЪ© м†Ик∞РмЭД кЄ∞лМАнХШкЄ∞ мֳ놵к≤М лІМлУ†лЛ§.
мВђнЪМл≥імЮ•лєДмІАмґЬ нЩХлМА мЮЕмЮ•мЭД к∞АмІД м†ХлґАк∞А л®Љм†А мї§лЃ§лЛИнЛ∞мЉАмЦіл•Љ лУ§к≥† лВШмШ® кµ≠лВімЭШ к≤љмЪ∞лКФ кЄНм†Хм†БмЬЉл°Ь л≥Љ мИШ мЮИлЛ§. кЈЄлЯђлВШ мЛЬл≤Ф мВђмЧЕ мШИмВ∞мЬЉл°Ь мЛЬмЮСнХЬ мЪ∞л¶ђлВШлЭЉ мї§лЃ§лЛИнЛ∞мЉАмЦік∞А мХЮмЬЉл°Ь мІАмЖНм†БмЭЄ л≥ДлПДмЭШ мЮђм†ХмЭД к∞АмІИ мИШ мЮИлКФмІА мЧђлґАлКФ мІАмЉЬліРмХЉнХ† к≤ГмЭілЛ§. мЩЬлГРнХШл©і мЭілѓЄ к±ік∞Хл≥інЧШ л≥імЮ•мД± нЩХлМА м†Хм±ЕмЭЄ лђЄмЮђмЭЄмЉАмЦімЧР мГБлЛєнХЬ мЮђм†ХмЭД мІАмґЬнХШк≥† мЮИкЄ∞ лХМлђЄмЭілЛ§. кµ≠лВі мї§лЃ§лЛИнЛ∞мЉАмЦі мД†лПД мВђмЧЕмЭі лЛ®л∞ЬмД± мЛ§нЧШмЬЉл°Ь лБЭлВШмІА мХКм܊놧멳 лЕЄмЭЄмЮ•кЄ∞мЪФмЦСл≥інЧШ, к±ік∞Хл≥інЧШ лУ±мЭД нЖµнХЬ мІАмЖНм†БмЭЄ мЮђм†ХмІАмґЬкµђм°∞ лІИ놮мЭД м†БкЈєм†БмЬЉл°Ь м∞ЊмХДл≥ілКФ к≤ГлПД нХШлВШмЭШ л∞©л≤ХмЭі лР† мИШ мЮИлЛ§.
мДЬлєДмК§ мЧ∞к≥Д¬ЈнЖµнХ©мЭД мЬДнХі к≥µк≥µ м°∞мІБмЭі мИШнЦЙнХШлКФ мДЬлєДмК§ к≥µкЄЙмЮР лШРлКФ кµђлІ§мЮРмЭШ мЧ≠нХ†мЭД м†БкЈє нЩЬмЪ©нХ† мИШ мЮИлЛ§. м†ХлґА лВімЭШ нЖµнХ© мДЬлєДмК§ к≥µкЄЙмЮР кЄ∞лК•мЭД к∞ХнЩФнХШкЄ∞ мЬДнХімДЬ м°∞мІБ мЮРм≤іл•Љ нЩХлМАнХШл©імДЬ нЖµнХ©нЦИлНШ мВђл°АлКФ 1970лЕДлМА мШБкµ≠мЧРмДЬ мЛЬліДл≥ік≥†мДЬл•Љ л∞ФнГХмЬЉл°Ь мІДнЦЙлРЬ мІАл∞©м†ХлґА м°∞мІБ к∞ЬнОЄмЭілЛ§. кµ≠лВі мЭЉлґА мІАмЮРм≤імЧРмДЬ мЛЬлПДнХШк≥† мЮИлКФ мВђнЪМл≥µмІАмВђ л∞П к∞ДнШЄмВђ мݪ놕 нЩХмґ© л∞П м°∞мІБм†Б мЧ∞к≥Д¬ЈнЖµнХ©мЭД кіА놮лРЬ мВђл°Ал°Ь л≥Љ мИШ мЮИлЛ§. лЛ§лІМ, мДЬлєДмК§л•Љ мІБм†С мГЭмВ∞нХШлКФ к≥µк≥µ м°∞мІБмЭШ нЩХлМАл•Љ лПЩл∞ШнХЬ нЖµнХ© мЛЬлПДлКФ мШБкµ≠мЭШ мВђл°Ам≤ШлЯЉ мЮђм†ХкЄімґХмЭД к∞ХнХШк≤М мЪФкµђ л∞ЫлКФ кµ≠л©імЧРмДЬлКФ мݪ놕 к∞РмґХ, мЧ≠нХ†мЭШ л≥Ак≤љ лУ± нБ∞ л≥АнЩФл•Љ мЪФкµђ л∞ЫмЭД мИШ мЮИлЛ§. м°∞мІБ нЩХлМАл•Љ лПЩл∞ШнХШмІА мХКлНФлЭЉлПД мЭШл£МмЩА л≥µмІА мݪ놕мЭі нХ®кїШ мЭЉнХШлКФ мВђлђімЖМл•Љ лђЉл¶ђм†БмЬЉл°Ь нХЬ к≥≥мЬЉл°Ь лІМлУ§к≥† нМАмЭД кµђмД±нХШмЧђ мДЬлєДмК§л•Љ м†Ьк≥µ нХШлКФ мШБкµ≠ лЯ∞лНШмЭШ м†ХмЛ†л≥ік±інМА мВђл°АлПД м∞Єк≥†нХ†лІМнХШлЛ§. мХДмЪЄлЯђ мݪ놕 к∞Д мЧ∞к≥Д л∞П нШС놕мЭД мЬДнХімДЬлКФ лђЉл¶ђм†Б л∞∞мєШмЭШ мЮђкµђмД±лњРлІМ мХДлЛИлЭЉ мЮђм†Х л∞П мݪ놕 мЦСмД± лУ±мЭШ мЧ∞к≥Д¬ЈнЖµнХ©лПД нХ®кїШ м†БкЈєм†БмЬЉл°Ь к≥†л†§нХімХЉ нХЬлЛ§.
к≥µк≥µ м°∞мІБмЭШ кµђлІ§мЮР мЧ≠нХ† к∞ХнЩФл•Љ нЖµнХЬ мДЬлєДмК§ мЧ∞к≥Д¬ЈнЖµнХ© мЛЬлПД мЧ≠мЛЬ к∞АлК•нХШлЛ§. мЭЉл≥ЄмЭШ к≤љмЪ∞ к∞ЬнШЄл≥інЧШ мИШк∞А л∞П кЄЙмЧђ кЄ∞м§А лУ±мЭД нЖµнХі мЧ∞к≥Д мДЬлєДмК§ к∞Ьл∞Ь, мݪ놕 нЩХл≥і лУ±мЭД мЬ†лПДнХШк≥† мЮИлЛ§. нКєнЮИ кЄ∞міИ мЮРмєШ лЛ®м≤імЭіл©імДЬ л≥інЧШмЮРмЭЄ мЛЬм†ХміМмЧРмДЬ мІАмЧ≠мЧР нХДмЪФнХЬ к∞ЬнШЄ л≥інЧШ мИШк∞Ал•Љ к∞Ьл∞ЬнХ† мИШ мЮИлПДл°Э мЧђмІАл•Љ м§А к≤ГмЭА кЄНм†Хм†Б мЛЬлПДл°Ь л≥Љ мИШ мЮИлЛ§. мШБкµ≠мЧРмДЬлПД мЭШл£М(NHS)мЩА л≥µмІА(мІАл∞©м†ХлґА)мЭШ мЮђм†ХмЭД мЧ∞к≥ДнХ®(joint funding)мЬЉл°ЬмН® нЖµнХ© мДЬлєДмК§ м†Ьк≥µмЭД мЬ†лПДнХЬ к≤љнЧШмЭі мЮИлЛ§. лШРнХЬ GPл°Ь нХШмЧђкЄИ мЭШл£М мДЬлєДмК§лњРлІМ мХДлЛИлЭЉ мї§лЃ§лЛИнЛ∞мЉАмЦі мДЬлєДмК§ кµђлІ§ кґМнХЬмЭД нЦЙмВђнХШк≤М нХ®мЬЉл°ЬмН® мЭШл£М л∞П л≥µмІА мДЬлєДмК§мЭШ мЧ∞к≥Д нЩЬмД±нЩФл•Љ мЛЬлПДнХШк≥† мЮИлЛ§.
кµ≠лВі мД†лПД мВђмЧЕмЧРмДЬ кЄ∞міИмІАмЮРм≤ік∞А мІАмЧ≠ мГБнЩ©мЧР лІЮлКФ мДЬлєДмК§л•Љ кЄ∞нЪН л∞П м†Ьк≥µнХ† мИШ мЮИлПДл°Э мЭЉм†ХлґАлґД мЮђлЯЙкґМмЭД нЧИмЪ©нХШк≥†, мШИмВ∞ нХ≠л™©мЧРмДЬлПД мІАмЧ≠ мЮРмЬ®нШХ нПђкіДмВђмЧЕлєДл•Љ л≥ДлПДл°Ь кµђлґДнХЬ к≤ГмЭА мҐЛмЭА мЛЬлПДмЭілЛ§. лВШмХДк∞А нЦ•нЫД л≥ік±і л∞П л≥µмІА мВђмЧЕмЭШ мІАмЖНм†БмЭЄ мЮђм†Х мЧ∞к≥Дл•Љ мЬДнХімДЬ кіА놮 лґАм≤Ш к∞Д нШСмЭШл•Љ нЖµнХЬ л≤Х땆 л∞П мІАмє® лУ±мЭШ к∞Ьм†ХлПД нХДмЪФнХШлЛ§. нШДмЮђ л≥ік±ік≥Љ л≥µмІА мВђмЧЕ нЪМк≥Д м≤Шл¶ђ кЄ∞м§АмЭЄ мІАл∞©мЮРмєШлЛ®м≤і нЪМк≥Д кЄ∞м§АмЧР кіАнХЬ кЈЬмєЩк≥Љ мВђнЪМл≥µмІАл≤ХмЭЄ мЮђлђі нЪМк≥Д кЈЬмєЩмЭД к∞Ьм†ХнХімДЬ нЖµнХ© мІАмґЬмЭі к∞АлК•нХШлПДл°Э лІМлУ§мЦі л≥ілКФ к≤ГлПД к≥†л†§нХ† лІМ нХШлЛ§[18]. лШРнХЬ, мІАл∞©м†ХлґАк∞А к±ік∞Хл≥інЧШ л∞П лЕЄмЭЄмЮ•кЄ∞мЪФмЦСл≥інЧШ мШБмЧ≠мЧРмДЬ мї§лЃ§лЛИнЛ∞мЉАмЦі мДЬлєДмК§мЧР нХЬм†ХнХімДЬ л≥інЧШмЮРл°ЬмДЬ мЧ≠нХ†мЭД нХ† мИШ мЮИк≤М л≥ДлПДмЭШ кЄ∞кЄИмЭД мД§мєШнХШлКФ к≤ГлПД мГЭк∞БнХі л≥Љ мИШ мЮИлЛ§. мЭілѓЄ мЭШл£М кЄЙмЧђ лМАмГБмЮРлУ§мЧР лМАнХімДЬлКФ мВђмЛ§мГБ л≥інЧШмЮРмЭШ мЧ≠нХ†мЭД мІАл∞©м†ХлґАк∞А лґАмЧђл∞ЫмХШмІАлІМ кЄ∞к≥Дм†Б мІАмґЬлІМ нХШк≥† мЮИмЦі кЈЄ мЧ≠нХ†мЭА лІ§мЪ∞ лѓЄлѓЄнХЬ мИШм§АмЭілЛ§. мЭШл£МкЄЙмЧђкЄ∞кЄИ нКєл≥Д нЪМк≥ДмЧР лМАнХЬ мІАл∞©м†ХлґАмЭШ м±ЕмЮДк≥Љ мЧ≠нХ†мЭД к∞ХнЩФнХШмЧђ к±ік∞Хл≥інЧШ мЮ•кЄ∞мЪФмЦСл≥інЧШ мДЬлєДмК§ кіА놮 нЖµнХ©мЮђм†ХмІАмґЬ л∞П м†ЬнХЬлРЬ мИШк∞А к∞Ьл∞Ь лУ±мЭШ мЛЬлПД мЧ≠мЛЬ к≤АнЖ†нХі л≥Љ мИШ мЮИлЛ§.
м†ХлґАк∞А к∞АмІАк≥† мЮИлКФ лѓЉк∞Д мЛЬмД§ л∞П мݪ놕мЧР лМАнХЬ мЭЄнЧИк∞А кґМнХЬмЭД нЖµнХі мДЬлєДмК§ мЧ∞к≥Д¬ЈнЖµнХ©мЭД мЛЬлПДнХі л≥Љ мИШ мЮИлЛ§. мШБкµ≠к≥Љ мЭЉл≥Є л™®лСР мЛЬмД§ мЉАмЦімЩА мЮђк∞А мЉАмЦі мВђмЭімЭШ м§Ск∞ДлЛ§л¶ђ мЧ≠нХ†мЭД нХШлКФ лЛ§мЦСнХЬ м§Ск∞ДмЛЬмД§лУ§мЭД нЦЙм†Хм†БмЬЉл°Ь кЈЬм†ХнХі м§МмЬЉл°ЬмН® мЧ∞к≥ДмДЬлєДмК§к∞А нЩЬмД±нЩФлРШлПДл°Э лПХк≥† мЮИлЛ§. лШРнХЬ мЭЉл≥ЄмЭА нЖµнХ©м†Б мДЬлєДмК§к∞А к∞АлК•нХЬ мЭШл£М¬Јк∞ЬнШЄ кіА놮 мݪ놕мЭД нЩХл≥інХШкЄ∞ мЬДнХі л≥µмИШ мЮРк≤© мЈ®лУЭ нЧИмЪ©мЭД к≤АнЖ†нХШк≥† мЮИлЛ§. л≥µмИШ мЮРк≤©мЮРк∞А лє†л•Є мЛЬк∞Д лВімЧР мЦСмД±лРШлПДл°Э к≥µнЖµ кЄ∞міИк≥Љм†Х к∞ЬмД§, нГА мЮРк≤© мЖМмІАмЮРмЭШ кµРмЬ° мЭімИШкЄ∞к∞Д лЛ®мґХ лУ±лПД нХ®кїШ к≥†л†§ м§СмЭЄ к≤ГмЬЉл°Ь мХМ놧솪 мЮИлЛ§.
кЈЄлЯђлВШ нШДмЮђ мЭЉл≥ЄмЧРмДЬ нЦЙнХімІАлКФ лЛ§мЦСнХЬ мІБмЧ≠ к∞ДмЭШ нШСм°∞ м≤ік≥ДлКФ 30лЕД лДШк≤М лѓЉк∞Д мШБмЧ≠мЧРмДЬ мЛЬлПДнЦИлНШ кЄ∞кіА к∞ДмЭШ мЧ∞к≥Д¬ЈнЖµнХ©мЭі л∞∞к≤љ(л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА л≥µнХ©м≤і)мЬЉл°Ь мЮСмЪ©нЦИкЄ∞ лХМлђЄмЬЉл°Ь л≥імЭЄлЛ§. мݪ놕мЭШ мЧ∞к≥Д л∞П нЖµнХ©мЭА мЧЕлђі нЦЙнГЬмЩА лђЄнЩФкєМмІА к≥†л†§нХімХЉ нХШлКФ мГБлЛєнХЬ мЛЬк∞ДмЭі к±Єл¶ђлКФ мЮСмЧЕмЬЉл°Ь л©інЧИ лУ±мЭШ нЦЙм†Х м°∞мєШлІМмЬЉл°ЬлКФ лє†л•Є мЛЬк∞Д лВімЧР мЛ§мІИм†БмЭЄ нЪ®к≥Љл•Љ мЦїлКФ к≤ГмЭА нХЬк≥Дк∞А мЮИмЭД к≤ГмЭілЛ§. мݪ놕 к∞Д нЖµнХ© л∞П мЧ∞к≥ДмЭШ лђЄнЩФл•Љ лІМлУЬлКФлН∞ мЭЉм°∞нХЬ мЭЉл≥ЄмЭШ л≥ік±і¬ЈмЭШл£М¬Јл≥µмІА л≥µнХ©м≤ілКФ м£Љл™©нХ† лІМнХШлЛ§.
лЛ§лІМ, нХЬкµ≠мЭШ к≤љмЪ∞ к±ік∞Хл≥інЧШ л∞П мЮ•кЄ∞мЪФмЦСл≥інЧШмЭШ л≥імЮ•мД±мЭі мХДмІБ мґ©лґДнХШмІА мХКк≥† мЭШл£М л∞П л≥µмІА кЄ∞кіА к∞Д мЧ≠нХ† мД§м†ХмЭі лґИлґДл™ЕнХЬ мГБнЩ©мЭілЛ§. лФ∞лЭЉмДЬ, кЄ∞кіА к∞Д нХ©л≥СмЭД нЖµнХЬ к±∞лМА к≥µкЄЙмЮРл•Љ нГДмГЭмЛЬнВ§лКФ л∞©л≤Хл≥ілЛ§лКФ кЄ∞кіА к∞Д мЧ∞к≥Дк∞А мЫРнЩЬнХімІАлПДл°Э мЬ†лПДнХШлКФ к≤ГмЭі к±ік∞Х лґИнПЙлУ±мЭД мµЬмЖМнЩФнХШлКФ л∞©мХИмЭі лР† мИШ мЮИмЭД к≤ГмЭілЛ§. мµЬкЈЉ л≥ік±і¬Јл≥µмІА мШБмЧ≠мЧРмДЬ лєДмШБл¶ђ мІАм£Љл≤ХмЭЄ нЧИк∞Ал•Љ мЬ†л≥інХЬ мЭЉл≥ЄмЭШ мЛ†м§СнХЬ нГЬлПДлКФ мҐЛмЭА м∞Єк≥† мВђнХ≠мЭі лР† мИШ мЮИмЭД к≤ГмЭілЛ§.
мЪ∞л¶ђлКФ мЭЉл≥Єл≥ілЛ§ лє†л•Є к≥†л†єнЩФмЩА нХ®кїШ лСР л≤ИмЭШ к≤љм†Ь мЬДкЄ∞ нЫД мЛђнЩФлРШк≥† мЮИлКФ лґИнПЙлУ± мХЮмЧР мДЬ мЮИлЛ§. мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ лПДмЮЕмЭі мЪ∞л¶ђк∞А лЛєл©інХЬ к≥Љм†ЬмЧРмДЬ мЦілЦ§ нХік≤∞м±ЕмЭД лВілЖУмЭД мИШ мЮИлКФмІАл•Љ лЛ§мЛЬ нХЬ л≤И м†Хл∞АнХШк≤М мВінОіл≥Љ нХДмЪФк∞А мЮИлЛ§. мШБкµ≠к≥Љ мЭЉл≥ЄмЭШ мВђл°Ал•Љ лІ•лЭљм†Б, кµђмД±м†Б кіАм†РмЧРмДЬ мЮЕм≤ім†БмЬЉл°Ь мВінОіл≥ілКФ мЮСмЧЕмЭА мЪ∞л¶ђмЧРк≤М мї§лЃ§лЛИнЛ∞мЉАмЦімЭШ к∞АмєШл•Љ кЈєлМАнЩФнХ† мИШ мЮИлКФ лЛ®мДЬл•Љ м†Ьк≥µнХ† мИШ мЮИмЭД к≤ГмЭілЛ§. мЬДмЭШ кіАм†РмЧРмДЬ л≥ЄлЛ§л©і л≥Є мЫРк≥†мЧРмДЬ мЛЬлПДнХЬ лґДмДЭмЭА лІ§мЪ∞ кЄ∞міИм†Б лґДмДЭмЭілЭЉк≥† нХ† мИШ мЮИмЭД к≤ГмЭілЛ§. мї§лЃ§лЛИнЛ∞мЉАмЦі лПДмЮЕмЭШ м°∞к±імЬЉл°ЬмДЬ мІАл∞©лґДкґМ, м£ЉлѓЉмЮРмєШмЭШ мЭШлѓЄ л∞П лПДмЮЕмЭШ нЪ®к≥Љ лУ± мґФк∞Ам†БмЬЉл°Ь л∞ЭнШАмХЉнХ† к≥Љм†ЬлУ§мЭА нЦ•нЫД мЧ∞кµђл•Љ нЖµнХі к≤АнЖ†лР† нХДмЪФк∞А мЮИлЛ§.
<нСЬ¬†1>
мШБкµ≠мЩА мЭЉл≥ЄмЭШ мї§лЃ§лЛИнЛ∞мЉАмЦі л≤Хм†ЬнЩФ л∞∞к≤љ л∞П мЧ∞к≥Д¬ЈнЖµнХ© лєДкµР
м∞Єк≥†лђЄнЧМ
1. л≥ік±іл≥µмІАлґА. мї§лЃ§лЛИнЛ∞мЉАмЦі л≥Єк≤© мґФмІД л≥ілПДмЮРл£М. мДЄмҐЕ:л≥ік±іл≥µмІАлґА, 2018;[cited 2019 Oct 7]. Available from: http://www.mohw.go.kr/react/al/sal0301vw.jsp?PAR_MENU_ ID=04&MENU_ID=0403&CONT_SEQ=344177&page=1.
2. кєА мГБкЄ∞. м†Дм£Љ¬ЈлґАм≤ЬмЛЬ лУ± 8к∞Ь мІАмЮРм≤і мї§лЃ§лЛИнЛ∞мЉАмЦі мД†лПД мВђмЧЕ л≥Єк≤© мґФмІД. лЭЉнПђл•імЛЬмХИ. 2019 June 10. Available from: http://www.rapportian.com/news/articleView.html ?idxno=117966.
3. л∞Х мЪ©мД±, нХЬ мКєм≤†. нЩХмЮ•лРЬ лЛ§м§СнЭРл¶Дл™®нШХмЭД нЩЬмЪ©нХЬ м†Хм±ЕнХШмЬДм≤ік≥Д мЧ∞кµђ. нХЬкµ≠нЦЙм†ХнХЩнЪМ нХЩмИ†л∞ЬнСЬлЕЉлђЄмІС. 2012;12:135вАУ155.
4. Turner J, Hayward R, Angel K, Fulford B, Hall J, Millard C, et al. The History of Mental Health Services in Modern England: Practitioner Memories and the Direction of Future Research. Med Hist. 2015;59(4):599вАУ624.



5. к≥µ мД†нЭђ. мШБкµ≠мЭШ мї§лЃ§лЛИнЛ∞ мЉАмЦі м†Хм±ЕмЭШ мЧ≠мВђм†Б л≥Ам≤Ьк≥Љ мЯБм†Р: лЕЄмЭЄмЉАмЦімЭШ нШЉнХ©к≤љм†Ьл•Љ м§СмЛђмЬЉл°Ь. нХЬкµ≠лЕЄлЕДнХЩ. 2015;35(1):79вАУ98.
6. л∞Х м†ХмД†. мШБкµ≠мЭШ мВђнЪМм†Б лПМліДк≥Љ мї§лЃ§лЛИнЛ∞ мЉАмЦімЭШ мЧ≠мВђм†Б л≥Ам≤Ьк≥Љ л≥µмІАмЭШ нШЉнХ©к≤љм†Ь. мВђнЪМл≥µмІАл≤Хм†ЬмЧ∞кµђ. 2018;9(3):181вАУ207.
7. кєА мЪ©лУЭ. мШБкµ≠мЭШ мї§лЃ§лЛИнЛ∞мЉАмЩА мДЬлєДмК§ к≥µкЄЙм£Љм≤і кµђмД±мЭШ л≥АнЩФ. мВђнЪМмДЬлєДмК§мЧ∞кµђ. 2013;4(1):145вАУ173.
8. OECD. OECD data: Elderly population Total, % of population, 1970-2014 [Internet]. [cited 2019 Sep 30]. Available from: https://data.oecd.org/pop/elderly-population.htm.
9. Wan He, Daniel Goodkind, Paul Kowal. U.S. Census Bureau. International Population Reports, P95/16-1, An Aging World: 2015, U.S. Government Publishing Office, Washington, DC:2016.
10. к≥† мДЄнЫИ. мШБкµ≠м†ХмєШмЩА кµ≠к∞Ал≥µмІА: мЛ†(new)мЮРмЬ†м£ЉмЭШмЧРмДЬ мЛ†(neo)мЮРмЬ†м£ЉмЭШл°Ь. мДЬмЪЄ:мІСлђЄлЛє, 2011.
11. кєА л≥імШБ. л≤†л≤Дл¶ђмІА л≥µмІАкµ≠к∞АмЧРмДЬ мЇРл®ЄлЯ∞м†ХлґАкєМмІА: л≥µмІАкµ≠к∞А нМ®лЯђлЛ§мЮДмЭШ л≥АнЩФмЧР мЮИмЦі мЛ±нБђнГ±нБђмЭШ мЧ≠нХ†к≥Љ м†ДлЮµмЧР лМАнХЬ мШБкµ≠ мВђл°АмЧ∞кµђ. нХЬкµ≠мВђнЪМл≥µмІАнХЩ. 2015;67(2):259вАУ284.
12. The King`s Fund. Clinical commissioning: what can we learn from previous commissioning models? [Internet]. [cited 2019 Sep 22]. Available from: https://www.kingsfund.org.uk/projects/nhs-white-paper/gp-commissioning.
13. кєА мКємЧ∞, мЮ• мЭµнШД, кєА мІДмЪ∞, кґМ нШЬмШБ. нХімЩЄмВђл°АмЩАмЭШ лєДкµРл•Љ нЖµнХЬ нХЬкµ≠нШХ мї§лЃ§лЛИнЛ∞ мЉАмЦі к∞ЬлЕРм†Хл¶љ л∞П мґФмІДл∞©нЦ• мЧ∞кµђ. мДЬмЪЄмЧ∞кµђмЫР, 2018.
14. кєА л≥імШБ. нЖµнХ©м†Б к≥µк≥µ л≥µмІАм†ДлЛђм≤ік≥Дл•Љ мЬДнХЬ м°∞к±і: мШБкµ≠ мВђл°А мЧ∞кµђ. нХЬкµ≠мВђнЪМм†Хм±Е. 2018;25(2):403вАУ428.
15. Humphries R, Galea A. Health and wellbeing boards: One year on. London:King's Fund, 2013.
16. England N. Understanding The New NHS. London:BMJ, 2014.
17. Greater Manchester Combined Authority. Commissioning for Reform: The Greater Manchester Commissioning Strategy. [Internet] . [cited Oct. 14, 2019]. Available from http://www.gmhsc.org.uk/wp-content/uploads/2018/05/GM-Commissioning-Strategy-Report.pdf.
18. мЭі мЭАк≤љ. мШБкµ≠мЭШ л≥ік±і¬Јл≥µмІА нШС놕м†Хм±ЕмЭШ мЧ≠мВђм†Б к≥†м∞∞. нХЬкµ≠мВђнЪМл≥µмІАнЦЙм†ХнХЩнЪМ. 2010;12(1):27вАУ55.
19. England NHS. Better Care Fund. [Internet]. [cited Oct 14, 2019]. Available from https://www.england.nhs.uk/ourwork/part-rel/transformation-fund/bcf-plan/.
20. м§СмХЩмЭЉл≥і нКєл≥ДмЈ®мЮђнМА. к≤љм†Ь лРШмВімХДлВШлЛИ вАШк≤©м∞® мВђнЪМвАЩк∞А мЭімКИл°Ь. 2006 4мЫФ 24[Internet]. [cited 2019 Sep 25]. Available from: https://news.joins.com/article/2272727.
21. мЦС м§АнШЄ. к≤©м∞®мВђнЪМ мЭЉл≥Єк≥Љ лєИк≥§мЄµ мЮђмГЭмВ∞. мЭЉл≥ЄлєДнПЙ. 2011;4:18вАУ47.
22. NHK мК§нОШмЕЬ м†ЬмЮСнМА. мЮ•мИШмЭШ мХЕл™љ лЕЄнЫДнММмВ∞. кєАм†ХнЩШ мШЃкєА. к≤љкЄ∞лПД:лЛ§мВ∞лґБмК§, 2016.
23. м°∞ мЮђмЪ±. к≥†мЭім¶ИлѓЄ м†ХкґМмЭШ к∞ЬнШБм†ХмєШмЩА нПЙк∞А. нХЬкµ≠м†ХмєШнХЩнЪМл≥і. 2009;43(4):255вАУ274.
24. кґМ мИЬлѓЄ. мЭЉл≥Є лѓЉм£ЉлЛє м†ХкґМмЭШ м†Хм±Е м†ДнЩШ. нХЬкµ≠м†ХлЛєнХЩнЪМл≥і. 2015;14(1):37вАУ62.
25. лЛИнВ§ л•Ш. мЭЉл≥ЄмЭШ мї§лЃ§лЛИнЛ∞ мЉАмЦі. м†ХнШХмД† нОЄмЧ≠. мДЬмЪЄ:лґБлІИнБђ, 2018.
26. лЛИнВ§ л•Ш. мХДл≤†лВік∞БмЭШ мЭШл£МмВђнЪМл≥імЮ• м†Хм±Е. мЭШл£Мм†Хм±ЕнПђлЯЉ. 2014;12(2):111вАУ118.
27. еОЪзФЯеКіеГНзЬБ дїЛи≠Јзµ¶дїШи≤їеИЖзІСдЉЪ. дїЛи≠ЈиАБдЇЇз¶Пз•ЙжЦљи®≠. еОЪзФЯеКіеГНзЬБ, 2017.
28. еОЪзФЯеКіеГНзЬБ дїЛи≠Јзµ¶дїШи≤їеИЖзІСдЉЪ. дїЛи≠ЈзЩВй§КеЮЛеМїзЩВжЦљи®≠еПКгБ≥дїЛи≠ЈеМїзЩВйЩҐ еОЪзФЯеКіеГНзЬБ, 2017.
29. еОЪзФЯеКіеГНзЬБ дїЛи≠Јзµ¶дїШи≤їеИЖзІСдЉЪ. дїЛи≠ЈзЩВй§КзЧЕеЇКгБЃзµМзЈѓгБЂгБ§гБДгБ¶. еОЪзФЯеКіеГНзЬБ, 2017.
30. еОЪзФЯеКіеГНзЬБ дїЛи≠Јзµ¶дїШи≤їеИЖзІСдЉЪ. дїЛи≠ЈзЩВй§КзЧЕеЇКгГїдїЛи≠ЈеМїзЩВйЩҐгБЃ гБУгВМгБЊгБІгБЃзµМзЈѓ. еОЪзФЯеКіеГНзЬБ, 2018.
31. лЛИнВ§ л•Ш. мЭЉл≥ЄмЭШ к∞ЬнШЄл≥інЧШк≥Љ л≥ік±імЭШл£Мл≥µмІА л≥µнХ©м≤і. м†ХнШХмД† нОЄмЧ≠. мДЬмЪЄ:м≤≠лЕДмЭШмВђ, 2006.
32. дЇМжЬ®зЂЛ. гВПгБМеЫљгБЃзІБзЪДзЧЕйЩҐгГБгВІгГЉгГ≥гБѓгБ©гБУгБЊгБІйА≤гВУгБІгБДгВЛгБЛпЉЯ. зЧЕйЩҐ. 1989;48.
33. дЇМжЬ®зЂЛ. дњЭеБ•гГїеМїзЩВгГїз¶Пз•Йи§ЗеРИдљУ пЉН еЕ®еЫљи™њжЯїгБ®е∞ЖжЭ•дЇИжЄђ. еМїе≠¶жЫЄйЩҐ; 1998.
- Related articles in PHA